Vorrei avere un dollaro per ogni volta che ho sentito qualcuno dire: "Oh, è solo un'allergia." Dopo un paio di decenni, come un allergologo che vede i pazienti ogni giorno, vi posso assicurare che le allergie possono essere un problema di salute debilitante e causare danni permanenti. Detto questo, è importante sapere che i migliori, i trattamenti più sicuri sono ora disponibili per i milioni di persone con allergie e asma allergico. I numeri sono impressionanti: le malattie allergiche colpiscono il 20% della popolazione degli Stati Uniti. Più di 20 milioni di persone hanno l'asma, e più del 70% delle persone con asma hanno anche allergie. La rinite allergica, il tipo di allergia che rende il vostro naso, rappresenta quasi 17 milioni di visite dal medico ogni anno.
Vorrei condividere con voi quello che condivido con i miei pazienti su base giornaliera. L'allergia è ciò che accade quando il meccanismo di difesa del corpo, il sistema immunitario, ottiene i suoi messaggi criptati. Normalmente il sistema immunitario difende gli invasori pericolosi, come batteri e virus. Ma una reazione allergica si verifica quando il sistema immunitario cerca di difendere il corpo contro qualcosa che non è normalmente pericoloso, come il polline. In questo senso, la risposta del sistema immunitario è anormale.
Abbiamo imparato molto su come funziona il sistema immunitario durante una reazione allergica. Un importante passo avanti è che ora sappiamo che c'è molto di più ad esso che il rilascio di istamina, una delle sostanze coinvolte in una reazione allergica. L'infiammazione svolge un ruolo importante, insieme ad un cast considerevole di giocatori chimici. Inoltre, l'infiammazione che si verifica in un attacco allergico non si limita a farti sentire infelice restringendo le vie respiratorie, ma può anche causare danni ai tessuti reale. Se non curata, questo danno può diventare irreversibile.
Allo stesso tempo, la ricerca medica ha messo a disposizione una vasta gamma di farmaci efficaci e sicuri. Ora abbiamo farmaci che possono trattare l'infiammazione nel lungo termine. E questo mi porta alla mia ragione di ottimismo: chi soffre di allergie croniche possono tranquillamente prendere i farmaci fino a quando hanno bisogno loro di controllare i loro sintomi, migliorare la loro qualità della vita, ed evitare danni permanenti.
Questo report include gran parte delle informazioni che fornisco ai miei pazienti - vale a dire, modi per ottenere sintomi allergici sotto controllo e vivere più pienamente la vita.
Cosa fare con le allergie
In primavera, quando gli alberi esplodono con foglie, fiori aperti, e polline prende il volo, siete distratti da starnuti, naso che cola e prurito agli occhi? In estate, si fa chiudere la brezza e nascondere in casa? Durante tutto l'anno, si fa condurre una battaglia costante contro gli effetti di acari della polvere o peli di animali domestici? Se è così, si ha familiarità con i sintomi di un attacco di allergia. Ma se siete afflitti da allergie stagionali o sopportare sintomi tutto l'anno, non siete soli. L'Accademia Europea di Allergologia, Asma ed Immunologia (AAAAI) stima che da 40 a 50 milioni di persone soffrono di malattie allergiche.
Allergia miseria ha un prezzo alto adesivo. L'Istituto Nazionale di allergie e malattie infettive (NIAID) stima che il costo annuale di assistenza sanitaria diretta delle malattie allergiche croniche è di 15 miliardi di€. Poi ci sono costi indiretti, che comprendono giornate lavorative perse, perse tempo scuola, e attività ricreative decurtati. E la situazione sta peggiorando: nei paesi industrializzati occidentali e le zone fortemente urbanizzate di altri paesi, casi di reazione allergica - risposta immunitaria troppo sensibili del corpo di una sostanza innocua - sono in aumento. Inoltre, gli scienziati ritengono che le conseguenze dei cambiamenti climatici per le malattie allergiche (vedi "Allergie e il cambiamento climatico") sono suscettibili di essere significativo.
Le allergie possono variare da disagi irritanti alle malattie croniche debilitanti. Possono anche essere, come nel caso di shock allergico (anafilassi) in pericolo la vita. A causa del loro potenziale gravità e crescente prevalenza, reazioni allergiche sono stati al centro di una ricerca rigorosa. Questo lavoro ha portato ad una maggiore comprensione della natura complessa di reazioni allergiche, che a sua volta ha portato a opzioni di trattamento più efficaci. Mentre le allergie ancora non possono essere curati o prevenuti, i medici stanno imparando di più su come gestire i sintomi con successo. Ciò significa che, con il trattamento, non solo potrai sentire meglio, ma anche meno probabilità di subire il danno permanente tessuto che le allergie non controllate possono causare nel tempo.
Cinque categorie principali di allergia | ||||
Anche se ci sono molte sostanze (allergeni) che innescano reazioni allergiche nell'uomo, queste cinque categorie rappresentano la maggioranza dei casi. | ||||
Polline | Escrementi di insetti | Peli di animali domestici | Le spore della muffa | Alimenti |
Allergie che vanno e vengono con la stagione di solito sono innescati da polline delle piante. | La vita urbana in abitazioni scarafaggio infestata va di pari passo con le allergie. | Gatti Lovable ma starnutire inducono e altri animali pelosi sono una causa comune di allergia. | Una fonte nascosta di spore di muffa è il terreno umido delle piante di casa. | Le arachidi sono un innesco comune per le allergie alimentari. |
Perché sei allergico?
Le reazioni allergiche sono appropriato, risposte esagerate montati dal sistema immunitario del corpo contro una sostanza innocua. Prendere polline di ambrosia, per esempio. Polline di ambrosia non è velenoso, infettiva, o comunque nocivi per l'uomo. Ma in alcune persone, si innesca un attacco da parte del sistema immunitario - una reazione allergica. Quando questo accade, il polline di ambrosia (o qualsiasi altra sostanza incriminata in grado di innescare una reazione allergica) è chiamato un allergene.
È possibile sviluppare allergie in qualsiasi punto della tua vita. Allergie sviluppano tipicamente per due motivi: in primo luogo, si può essere geneticamente predisposti ad essere allergico, in secondo luogo, i fattori nell'ambiente, soprattutto quando si è giovani, possono rendere più sensibili. La maggior parte delle allergie sono causate da una combinazione di queste influenze genetiche ed ambientali. Meno spesso, allergie sono causate da batteri o virus.
I tuoi geni
Mentre molte persone soffrono di allergie, la maggior parte non lo fanno. In Europa, una persona su cinque è un soggetto allergico. Se siete uno di quelli sfortunati, incolpare i tuoi genitori. Molte persone hanno una predisposizione genetica ad essere allergico. Per esempio, un bambino con un genitore che ha allergie ha un rischio del 50% di sviluppare allergie. E questo rischio aumenta al 70% se entrambi i genitori del bambino sono chi soffre di allergie.
Qualcuno con una predisposizione genetica alle allergie è detto di essere "atopica" (vedi "Cosa c'è in un nome?" Qui sotto) e più probabilità di soffrire di allergie infantili conosciute come malattie atopiche. La dermatite atopica di solito appare prima in bambini molto piccoli con la firma prurito, eruzione cutanea rossa di eczema. Quando diventano bambini, questi bambini hanno maggiori probabilità di sviluppare i sintomi - starnuti, naso che cola, e la congestione - della malattia atopica. E molti poi andare a sviluppare sintomi polmonari associati con l'asma atopica all'età di cinque o sei. A differenza di allergie prima infanzia a determinati alimenti, queste allergie particolari raramente scompaiono come i bambini crescono. Di conseguenza, le persone che sono atopica sono tipicamente affetti da uno o più tipi di allergie per tutta la vita. Anche se non sono esattamente la stessa cosa, malattie atopiche sono spesso indicato come malattie allergiche.
Cosa c'è in un nome?Allergia e atopia non sono sinonimi. Allergia descrive ipersensibilità di un individuo a un allergene su una seconda o successiva esposizione dopo esposizione iniziale tranquillo, il che significa che si otterrà via con esso la prima volta ma non la seconda. L'atopia significa che sono geneticamente predisposti a essere allergici a determinati allergeni fin dall'inizio. Anche se le persone che sono atopica hanno una predisposizione a reazioni allergiche, tenere a mente che una predisposizione non è una condanna automatica. Potrebbe essere uno dei fortunati che ha una predisposizione genetica, ma non vanno a sviluppare allergie. Il vero anche il contrario: non si può essere geneticamente predisposti, ma sviluppare allergie comunque. |
Il vostro ambiente
I geni da soli non sono sufficienti a causare allergie. Le circostanze della vostra infanzia apparentemente influenzano il modo sarà la probabilità di sviluppare allergie. Per esempio, se avete fratelli, il vostro posto nelle materie ordine di nascita. I bambini che hanno tre o più fratelli o sorelle più anziani hanno meno probabilità di sviluppare allergie rispetto a fratelli nati in precedenza. Gli scienziati pensano che questo è dovuto al fatto fratelli più piccoli sono esposti a più germi passati in giro da fratelli e sorelle. Esposizione a una gamma più ampia di germi primi anni di vita può smorzare la tendenza del corpo per attivare la risposta allergica. Allo stesso modo, i bambini in cura al giorno, che sono esposti a germi come vengono in contatto con molti altri bambini, sembrano meno probabilità di sviluppare asma. Un tempo si pensava che l'allattamento al seno ha un bambino una certa protezione contro lo sviluppo di allergie, ma questa teoria è ora controversa. Uno studio del 2007, per esempio, ha suggerito non vi è alcuna associazione netta tra allattamento al seno e le allergie, e che altri fattori, quali il sesso del bambino e se i genitori hanno una predisposizione genetica alle allergie, svolgere un ruolo maggiore.
Hog lavare?No. Sembra essere vero che l'esposizione precoce ai germi nelle aziende agricole, nelle famiglie numerose, o anche nella cura del giorno può aiutare il sistema immunitario di un bambino a sviluppare correttamente, respingendo la tendenza per le reazioni allergiche. |
Esposizione precoce ai germi e allergeni
Perché le reazioni allergiche in aumento nei paesi industrializzati occidentali, ma non in altre regioni, come ad esempio le aree rurali dell'Africa e dell'Asia? Ci sono diverse teorie, ma molti esperti considerano l'aumento delle allergie, come il prezzo del successo occidentale. Moderni impianti idraulici, le case più pulite, e l'introduzione di antibiotici e vaccini hanno causato un calo delle malattie infantili nei paesi sviluppati nel secolo scorso o giù di lì. Questo calo ha fatto sì che i bambini che vivono in questi paesi non sono esposti come molti germi come lo erano i bambini da epoche precedenti o bambini che oggi vivono in malattie meno sanitarie nei paesi meno sviluppati. E senza una sufficiente esposizione a questi "cattivi" nella prima infanzia, alcuni componenti del sistema immunitario in via di sviluppo non si sviluppano correttamente.
Questa teoria che le allergie risultano dalla ridotta esposizione ai cattivi germi nella prima infanzia è conosciuta come la "ipotesi dell'igiene". L'idea nasce in parte dal lavoro dei ricercatori che hanno studiato i bambini che vivono nelle fattorie. I ricercatori hanno concluso che i bambini fattoria meglio tollerati allergeni nei loro ambienti dopo la loro esposizione precoce a lungo termine muck cortile e il latte non pastorizzato farm. Hanno suggerito che endotossine, una sostanza chimica trovata nei batteri comuni nel letame, stimolato risposta immunitaria protettiva dei bambini.
Le prime versioni di data ipotesi dell'igiene dalla metà degli anni 1960. Da allora, molti studi hanno testato i collegamenti tra esposizione precoce alla sporcizia, cellule del sistema immunitario e malattie allergiche. Il consenso tra i ricercatori di oggi è che i fondamenti del ipotesi originale sono solide. Gli utili nella comprensione del sistema immunitario li hanno aiutati a perfezionare il loro pensiero. Nel 2006, per esempio, i ricercatori in Finlandia hanno esaminato se semplicemente non essere in giro suolo potrebbe spiegare l'aumento atopica e le malattie allergiche in ambienti urbani. La vita urbana riduce l'esposizione agli organismi batterici come saprofiti che prosperano nel suolo e la vegetazione. Gli scienziati finlandesi hanno analizzato numerosi studi sulla atopica e le malattie allergiche da varie parti del mondo e anche condotto le loro analisi del crescente utilizzo di asfalto in Finlandia oltre tre decenni, insieme ad un calo della popolazione finlandese agricoltore 1966-2000. Hanno trovato una correlazione tra l'aumento di asma e rinite allergica e una diminuzione dell'esposizione al suolo, e hanno concluso che l'aumento atopica e le malattie allergiche è stato associato con disconnessione della vita urbana dal suolo e dei suoi prodotti.
Con un approccio diverso, i ricercatori hanno osservato che dopo la riunificazione della Germania Est e Ovest, febbre da fieno e asma stagionale erano meno comune nei bambini che avevano trascorso i loro primi anni in meno abbienti Germania dell'Est. Dopo l'aumento del tenore di vita della Germania Est dopo la riunificazione, febbre da fieno è aumentata tra i bambini della Germania orientale. Come per l'esempio di vita-on-the-fattoria, ricercatori accreditano stile di vita occidentale più igienizzato per l'aumento delle malattie allergiche.
Tuttavia, gli esperti non raccomandano che i genitori volutamente espongono i loro figli a terra in tenera età per la protezione contro le allergie, perché il suolo contiene una moltitudine di organismi, alcuni dei quali potenzialmente dannosi.
Antigeni e allergeniQualsiasi sostanza che provoca una risposta del sistema immunitario - significa che il sistema immunitario convoca le sue truppe e si impegna in una lotta per sconfiggere ciò che considera un "non-sé" invasore - è chiamato un antigene. Quando il risultato della chiamata alle armi è una reazione allergica, l'antigene è considerato un allergene. |
Che cosa è una reazione allergica?
Allergie appartengono ad una categoria di risposte del sistema immunitario chiamate reazioni di ipersensibilità. Infatti, se il sistema immunitario non è coinvolto, non è, medicalmente parlando, un'allergia.
La gente spesso confonde le reazioni a sostanze irritanti per l'ambiente - come un naso che cola irritato da aria fredda, fumo o profumi - con una vera reazione allergica come febbre da fieno, in cui le cellule del sistema immunitario di rispondere a un allergene, come l'ambrosia. Alcune persone sviluppano un prurito, eruzione cutanea rossa dopo il contatto con alcune sostanze chimiche come per esempio un detersivo per bucato dura, ma se il sistema immunitario non è coinvolto, è un fastidio, non un'allergia. Allo stesso modo, qualcuno che soffre di gonfiore e diarrea dopo aver bevuto latte o mangiare latticini può avere un'intolleranza, non un'allergia, al lattosio, uno zucchero naturale che si trova nel latte vaccino, perché non hanno gli enzimi necessari per digerire il lattosio (vedere "intolleranze tollerare, "di seguito).
Una reazione allergica può accadere quasi istantaneamente, oppure può accadere dopo ore o giorni. Questo definisce il tipo di risposta sia come reazione immediata o di ipersensibilità ritardata.
L'immunità innata, il tipo di immunità tutti sono nati con, è la risposta prima attivazione del corpo di germi (patogeni). L'immunità innata innesca una risposta infiammatoria rapida a una "non-sé" invasore. Il tempo di risposta è in genere entro 12 minuti dall'esposizione all'allergene. La risposta innata poi spara la prossima linea di difesa, la risposta immunitaria adattativa. Il sistema immunitario adattativo, che richiede "scuola" nei nostri primi anni, quindi in grado di riconoscere gli agenti patogeni quando li incontra, richiede più tempo per diventare attivato - ma una volta che è, è immensamente potente.
Intolleranze tollerareLa gente spesso confonde l'intolleranza con l'allergia. Un modo per definire l'intolleranza è dicendo che cosa non è: non è una risposta troppo zelante del sistema immunitario. Tipicamente si tratta di una risposta ad una sostanza chimica o la conseguenza di un'insufficienza di un composto naturale. Per alcune persone, la caffeina, teobromina e metilxantina nel tè, caffè, cioccolata e cacao causare sintomi di reflusso acido, nervosismo, insonnia o. Le sostanze chimiche nel vino rosso può causare emicranie in alcune persone, il glutammato monosodico (MSG), talvolta presente in piatti cinesi o alimenti trasformati, infastidisce gli altri - anche se quest'ultimo non è così comune come le persone tendono a pensare che è. Altre persone soffrono il disagio di prodotti lattiero-caseari perché i loro corpi producono poco o nessun lattasi (l'enzima che scompone il lattosio del latte), una malattia che può peggiorare con l'età. Come con le allergie, l'evasione è la prima linea di trattamento per le intolleranze. Strategie specifiche possono contribuire ad alleviare il intolleranza. Ad esempio, per l'intolleranza al lattosio, si può essere in grado di aumentare i livelli di lattasi da assumere integratori senza ricetta medica disponibili nei negozi al dettaglio, anche se i benefici sono variabili. Se si soffre di disturbi digestivi, verificare con il medico, piuttosto che tentare di auto-diagnosi. |
Reazioni di ipersensibilità immediata
In soggetti allergici, cellule del sistema immunitario che normalmente aiutano a respingere i germi possono diventare iperattiva e rispondere in modo inappropriato e molto rapidamente a sostanze altrimenti innocue conosciute come allergeni.
Chiavi di questo processo sono le cellule T helper 1 (Th1) e 2 (Th2). Questi globuli bianchi circolano negli altri attori del sistema immunitario sangue e di avviso che il corpo può essere sotto attacco da germi invasori. Cellule Th1 gestire alcuni tipi di infezioni virali e batteriche, mentre le cellule Th2 aiutano ad eliminare alcuni parassiti. La ricerca ha identificato un terzo tipo di cellule T helper chiamato Th17, che sembra avere un ruolo nella risposta allergica.
Nelle malattie allergiche, questo processo va storto in almeno due modi. In primo luogo, le cellule Th2 dominano, nel senso che sono più propensi a rispondere di cellule Th1. In secondo luogo, il corpo monta queste risposte Th2 a sostanze che non sono effettivamente dannosi, come il polline e peli di animali. In risposta, le cellule Th2 producono sostanze e reclutare altre cellule - mastcellule ed eosinofili - che diventano coinvolti in una reazione allergica. Le proteine prodotte dalle cellule Th2, chiamate citochine, orchestrano la risposta allergica.
Un'ulteriore conseguenza dell'attivazione delle cellule Th2 è che un altro tipo di globuli bianchi, la cella B, essenziale per la normale funzione immunitaria, viene stimolato a produrre un anticorpo chiamato immunoglobulina E (IgE). E questo significa guai la prossima volta che il corpo vede lo stesso allergene - quegli anticorpi IgE sono pronti e in attesa di attaccare.
Allergie e il cambiamento climaticoMolti scienziati credono che il cambiamento climatico umano di influenza è già in corso. Così come le molte ramificazioni sfortunati che un tale cambiamento è probabile che portare, aggiungere un altro: il probabile aumento delle malattie allergiche. In uno studio del 2008 del cambiamento climatico e malattie allergiche, i ricercatori hanno studiato come i cambiamenti di temperatura potrebbero allungare stagioni di crescita e che alberi e piante trarrebbero vantaggio. Essi hanno concluso che la quantità di allergeni dispersi nell'aria aumenterebbe e la qualità dell'aria complessiva diminuirebbe a causa dell'inquinamento atmosferico. Più polline significherebbe malattia più allergica; più nell'aria l'inquinamento e l'ozono troposferico sarebbe esacerbare l'asma. Questo processo è già iniziato. Ad esempio, la ricerca ha dimostrato che il cambiamento climatico che ha già avuto luogo consente una pianta di ambrosia di oggi per produrre significativamente più polline per pianta rispetto al suo predecessore di 100 anni fa. Questa è una cattiva notizia per le persone con allergie caduta. Se hai notato le vostre allergie in aumento durante la stagione dell'ambrosia più rispetto al passato, almeno sai uno dei motivi. |
Il ruolo degli anticorpi
Anticorpi rappresentano la versatilità stupefacente del sistema immunitario a riconoscere una miriade di "non-self", sostanze estranee. Ogni anticorpo è programmato per riconoscere una particolare molecola straniera (o anche solo un piccolo pezzo di quella molecola), o antigene. Dato che il sistema immunitario produce milioni di anticorpi, è preparato a riconoscere qualsiasi antigene che entra nel corpo. Senza la capacità di sorveglianza degli anticorpi, il corpo umano sarebbe devastata da agenti patogeni (microrganismi patogeni). Anticorpi, che sono proteine, sono anche chiamati immunoglobuline.
Il sangue umano contiene cinque diversi tipi di immunoglobuline: IgA, IgD, IgE, IgG, IgM e. Tre di questi - IgA, IgG, IgM e - giocano un ruolo critico nella lotta contro i batteri e virus pericolosi. La maggior parte delle reazioni allergiche sono causate dalla risposta di un anticorpo IgE, tipicamente ad una molecola in volo. Per esempio, l'anticorpo IgE che riconosce ragweed causa sintomi della febbre da fieno in autunno, quando il polline ragweed è presente nell'aria. Puristi del settore dicono che solo una risposta IgE-mediata, cioè una reazione di ipersensibilità immediata che comporta la presenza e la partecipazione di anticorpi IgE, dovrebbe essere considerata una risposta allergica. Tuttavia, poiché altre reazioni allergiche sono IgG-mediate (vedi "Malattia da siero") o T cellulo-mediata (per esempio, dermatite da contatto, vedere "reazioni di ipersensibilità ritardata"), questa relazione prende la posizione più ampio che il termine copre "allergia" una di queste risposte del sistema immunitario.
Normalmente, gli anticorpi sono prodotti quando le cellule B riconoscono un antigene sulla superficie di specifici patogeni dannosi, come i batteri che causano la polmonite. Questo riconoscimento fa sì che le cellule B a maturare in plasmacellule produttrici di anticorpi. Come un battaglione di arcieri medievali, queste cellule plasmatiche lasciare volare i propri anticorpi, che viaggiano ai loro obiettivi sulla superficie esterna degli invasori nocivi. Dopo aver trovato il loro marchio, anticorpi IgG neutralizzano le tossine batteriche o fanno i batteri ingeriti da altre cellule del sistema immunitario, neutrofili e macrofagi che mangiano e distruggono i batteri.
Anticorpi IgE amano collegarsi con i recettori sui mastociti e basofili (in una sorta di procedura di attracco). I mastociti sono cellule specializzate presenti in gran numero nei punti di ingresso nel corpo, come i rivestimenti delle vie respiratorie, gli occhi, l'intestino, e il derma (uno degli strati della pelle). Basofili sono un tipo di globuli bianchi presenti in numeri molto piccoli che hanno anche un recettore di superficie (un dock) per le IgE.
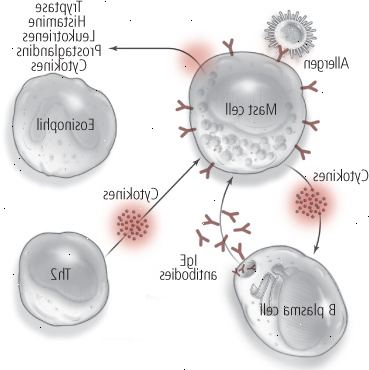
I guai cominciano quando un innocuo, spesso inalato, allergeni incontra con il IgE ancorata su un mastociti. Con questo incontro, i mastociti richiede una reazione allergica attraverso il rilascio di istamina, triptasi, e altre sostanze chimiche, come i leucotrieni e le prostaglandine, che in pochi minuti innescano starnuti, naso che cola, prurito agli occhi e la pelle, o affanno (vedi Figura 1). I mastociti possono anche rilasciare sostanze chimiche infiammatorie quando la loro superficie IgE-bound entra in contatto con gli allergeni.
Ancora peggio, quando una reazione allergica spirali fuori controllo, si può mettere in moto una reazione wide-body in pericolo di vita chiamata anafilassi o shock allergico, che richiede un intervento immediato e di follow-up medico (vedere "Gestione vostro iniettore epinefrina come un professionista "). Ma non è l'unico pericolo. I mastociti producono altre sostanze chimiche, come proteasi, che causano danni ai tessuti. E mastociti attivati producono le proprie citochine che stimolano le cellule B a produrre più IgE, che conduce a più IgE ancorata sui mastociti e più opportunità di rilasciare le sostanze chimiche infiammatorie. Allo stesso tempo, altre citochine reclutare eosinofili al sito della risposta allergica, la creazione di infiammazione locale (vedere "Qual è l'infiammazione?" Di seguito).
Lasciato incontrollato e con ripetuti incontri con l'allergene, questo ciclo può portare a reazioni allergiche continue, che nel tempo si manifestano come sintomi allergici cronici che alla fine possono causare danni ai tessuti duratura.
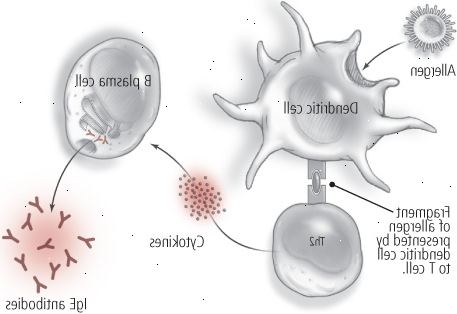
Figura 1: allergia: un processo in due fasi1. Prima esposizione: Si crea anticorpi che riconoscono l'allergene in futuro.
Le cellule dendritiche iniziano la risposta immunitaria innata, riconoscendo un allergene come un invasore. Esse elaborano l'invasore e visualizzare una porzione riconoscibile come un antigene, che attiva le cellule Th2. Questo scatena una reazione a catena complessa che coinvolge il rilascio di citochine, sostanze chimiche che segnalano le cellule B a produrre anticorpi IgE che sarà pronto per l'allergene la prossima volta che fa la sua comparsa. 2. L'esposizione Next: I tuoi anticorpi riconoscono l'allergene e scatenano una reazione allergica.
Gli anticorpi IgE creati prima esposizione alla menzogna allergene in attesa sulla superficie dei mastociti, cellule del sistema immunitario presenti negli strati mucose-membrana ai punti di entrata del corpo (come naso, occhi, polmoni e intestino). Quando un allergene si incontra con gli anticorpi IgE, le emissioni mastociti sostanze chimiche del sistema immunitario, quali triptasi, istamina, leucotrieni e prostaglandine. I mastociti producono anche le proprie citochine che stimolano le cellule B a produrre più IgE, che intensifica la risposta allergica. Allo stesso tempo, altre citochine reclutano altre cellule immunitarie, noti come eosinofili, al sito della risposta allergica, la creazione di infiammazione locale. Nel frattempo, l'allergene continua a stimolare le cellule Th2 sempre vigile, suscitando maggiore produzione di IgE e di infiammazione e alimentando ancora di più la reazione allergica. |
Reazioni di ipersensibilità ritardata
Non tutte le reazioni allergiche sono immediati. Un altro tipo di reazione non è IgE-mediata e appare molte ore o giorni dopo l'esposizione all'antigene - da cui il termine ipersensibilità ritardata. Edera velenosa, per esempio, produce una reazione di ipersensibilità ritardata chiamato dermatite da contatto, un tipo di eruzione cutanea causata da alcune sostanze chimiche specifiche dell'impianto.
Il processo inizia nello stesso modo come in molti altri processi immunologici. La reazione non è immediata come quella generata da mastociti e IgE, ma richiederà 48 a 72 ore per raggiungere il suo picco. Molte sostanze chimiche presenti nei prodotti di uso quotidiano, come cosmetici, prodotti per l'igiene personale, o indumenti, può causare la reazione di ipersensibilità ritardata di dermatite da contatto.
Che cosa è l'infiammazione?I medici prima descritti infiammazione dolorosa, caldo, gonfiore rosso dei tessuti del corpo, come quello visto in giro un foruncolo o una puntura d'insetto. Questi primi medici hanno usato la parole latine rubor (rosso), calor (calore), dolor (dolore) e tumore (gonfiore) per descrivere l'infiammazione. Infiammazione che dura per ore o giorni rappresenta globuli bianchi cercando di combattere un patogeno o di trattare con un corpo estraneo, come una scheggia. Nel corso del tempo, il processo porta danni permanenti con formazione di tessuto cicatriziale come il corpo cerca di guarire se stesso. I medici di oggi sono in grado di identificare i caratteristici cambiamenti cellulari di infiammazione sotto un microscopio senza la necessità di vedere i segni classici (arrossamento, calore, dolore, gonfiore) originariamente descritto dai primi medici. |
Malattia da siero
Un terzo tipo di reazione è malattia da siero. Questa reazione comporta anticorpi IgG anziché di anticorpi IgE. IgG è il principale tipo di anticorpo prodotto dal corpo. Alcune persone fanno grandi quantità e appropriato di anticorpi IgG ai farmaci che ricevono. Quando queste persone ricevono quei farmaci per la seconda volta, gli anticorpi attaccano al farmaco, come se si trattasse di un microrganismo invasore, formando grandi complessi molecola di antigene (farmaco) e l'anticorpo. Queste molecole si blocca nel sangue, dove si attivano un'altra parte del sistema di difesa del corpo, un gruppo di proteine chiamate complemento. Quando è attivato questo sistema, avvia una risposta infiammatoria, reclutando cellule che mangiano e uccidono gli insetti invasori. Il risultato è malattia da siero, segnato da diffusi segni di infiammazione con una eruzione cutanea, ingrossamento dei linfonodi, e danni ai reni.
Implicazioni di trattamento
Sebbene i meccanismi che portano ad una reazione allergica possono variare, i sintomi possono essere molto simili, e allo stesso modo lo sono i metodi di trattamento in molti casi. Detto questo, ci sono occasioni in cui è molto importante sapere quale meccanismo sta causando la vostra reazione allergica, in modo da poter prendere il farmaco più appropriato per attenuare i sintomi. Prendendo un farmaco progettato per funzionare sulle allergie IgE-mediate non aiuta quando si è affetti da una reazione mediata dalle cellule T o IgG.
Individuare i trigger allergiche
Il primo passo nel controllo allergia è individuare le sostanze che scatenano la risposta allergica. A volte è evidente: si accarezzare un gatto, strofinare gli occhi, e bingo - I tuoi occhi sono prurito e lacrimazione. Oppure si mangia code di aragosta a buffet e presto la gola è prurito e gonfiore. Ma la causa di una reazione allergica non è sempre evidente. Può essere che varie sostanze che si interessano o che sostanze diverse sono al lavoro in diversi momenti dell'anno (vedi tabella 1). Le persone sono generalmente allergico a solo una piccola manciata di sostanze. Eppure, nonostante i vostri poteri deduttivi, le cause delle vostre allergie possono rimanere sfuggente, e il vostro medico può raccomandare che si vede un allergologo (vedere "Vedere uno specialista" di seguito).
Ci sono una serie di buona fede si avvicina alle allergie diagnosi, tra cui diversi tipi di test cutanei, esami del sangue, l'eliminazione o diete evitamento, e il confronto (vedi tabella 2). Ognuno ha vantaggi e svantaggi a seconda della natura del allergia e la sua gravità. Ci sono anche una serie di test inaffidabili, e altri che dovrebbero essere evitati del tutto (vedi "Diagnostica complementari e alternative").
Vedendo uno specialistaIl medico di assistenza primaria può decidere aiutano a trattare le vostre allergie. Lui o lei può fare riferimento ad uno specialista di orecchio, naso e gola per la gestione della rinite e sinusite, a un pneumologo per la gestione dell'asma, o ad un dermatologo se avete orticaria o dermatite. Un allergologo è anche addestrato a vedere la gente con queste denunce e, in aggiunta, ha gli strumenti e la formazione per identificare gli allergeni incriminati. Poiché allergie coinvolgono il sistema immunitario, di necessità allergologo sarà esperto nel funzionamento del sistema immunitario. Lavorare con un allergologo-immunologo aiuta i pazienti a controllare la loro malattia, che, a sua volta, riduce al minimo gli effetti nocivi. Per diventare bordo certificato di praticare come uno specialista di allergia, un medico deve prima formazione completa di residenza sia in medicina interna e pediatria e poi spendere 2-3 anni a studiare allergie e il sistema immunitario in profondità. La maggior parte degli allergologi concentrarsi sulla diagnosi e il trattamento delle allergie negli adulti e nei bambini. Alcuni hanno un particolare interesse e competenza nel trattamento di altre malattie immunologiche. |
Dite le cose come stanno
Il primo e più importante passo per qualsiasi diagnosi è la compilazione di un resoconto accurato dei vostri attacchi di allergia. I medici chiamano questo account vostra storia. Test allergologici è efficace solo quando tu e il tuo allergologo avete qualche idea di ciò che si sta testando per. Una descrizione dettagliata dei sintomi e le situazioni che li attivano sia prezioso per tagliuzzare le possibilità. Siate pronti a descrivere non solo la tua situazione attuale e quello che si assume siano le probabili allergeni, ma anche quello che è successo nella vostra infanzia e se i membri della famiglia soffrono di allergie. E 'una buona idea per annotare la vostra storia di allergia prima del vostro appuntamento con il vostro allergologo, perché non si lascia inavvertitamente qualcosa che può essere importante.
Quando si visita il tuo allergologo, essere pronti a rispondere alle seguenti domande:
Le vostre allergie si verificano in un particolare momento dell'anno?
Come nei primi mesi dell'anno fanno la comparsa dei sintomi?
Quando si finiscono?
Sono provocati da muffe, polvere, o animali? Siate il più specifici possibile. Ad esempio, stanno provocati da compost o un bagno ammuffito o in cantina?
Sono provocati da certi cibi?
Sei altri stimoli ambientali, come profumi o aria fredda, innescano i sintomi?
Il medico dovrà dettagli del vostro ambiente domestico e di lavoro e una lista di tutti i farmaci che sta assumendo, tra cui prescrizione, over-the-counter e farmaci e integratori alternativi. E sarà necessario fornire i dettagli delle vostre altre patologie mediche, in quanto questi possono influenzare la gravità e il trattamento delle vostre allergie e viceversa. Il valore di una dettagliata storia non può essere sottovalutata. Se si shortchange questa fase iniziale, si è meno propensi a venire con ciò che scatena le vostre reazioni allergiche. E 'anche importante correlare i trigger si identifica con quelle individuate dai test.
Dopo voi e il vostro allergologo d'accordo su una lista di probabili sospetti, è il momento di passare a test allergologici - di solito per confermare il sospetto, piuttosto che scoprire qualcosa di completamente nuovo, anche se questa possibilità non deve essere esclusa.
Tabella 1: quali sono i sintomi di allergia?Lo stesso allergene può scatenare reazioni differenti nei diversi individui. Questa tabella riassume alcuni dei sintomi più comuni e trigger di allergie. | ||
Tipo di reazione | Sintomi | Trigger comuni |
La rinite allergica - stagionale (febbre da fieno) o perenne (tutto l'anno) | Starnuti, naso che cola, prurito al naso, chiuso naso chiuso |
|
Congiuntivite allergica | Prurito, rosso, occhi acquosi |
|
Asma allergica | Tosse, respiro sibilante, stretto al petto, difficoltà di respirazione |
|
La dermatite atopica (eczema) | Prurito, rosso, ispessimento e scaling pelle con piccole vescicole tipicamente nelle flessioni delle braccia e delle gambe quando si verifica negli adulti, anche se spesso più esteso, nel corso del tempo, la pelle si ispessisce, squamosa e screpolata |
|
Dermatite da contatto | Simili dermatite atopica, ma nel sito di contatto con la sostanza incriminata | Allergeni:
Irritanti:
|
Allergie alimentari | Hives (grumi prurito nella pelle, spesso con un centro chiaro circondati di rosso, di dimensioni variabili da millimetri a diversi centimetri), angioedema (gonfiore del volto, delle labbra, e la lingua che porta alla chiusura della gola), dolori addominali e vomito, rinite, asma, eczema peggioramento |
|
Allergie farmaci | Orticaria, angioedema, anafilassi, asma, malattia da siero |
Nota: Ogni farmaco ha il potenziale di causare una reazione allergica. |
Anafilassi sistemica (shock allergico) | Può essere accompagnato da abbassamento della pressione sanguigna causando debolezza, visione a tunnel, perdita di coscienza, può essere accompagnata da asma grave o gonfiore della gola, può essere preceduta da sintomi di allergia più lievi come la rinite, asma lieve o orticaria, può causare la morte |
|
Test cutanei per le reazioni di ipersensibilità immediata
Test cutanei, che sono progettati per rilevare gli anticorpi IgE, sono l'approccio di test più comune perché possono confermare la sensibilità per una grande varietà di allergeni modo rapido, semplice ed economico.
I test cutanei di lavoro con l'introduzione di una piccola quantità di un estratto di qualcosa a cui si potrebbe essere allergici nello strato superficiale della pelle, dove si trovano i mastociti vigilanti, rivestiti con IgE. A contatto con un allergene incriminato, l'IgE riconosce l'allergene e innesca i mastociti a rilasciare il loro contenuto, portando ad un prurito, gonfiore rosso entro 10-15 minuti. Questa reazione allergica localizzata è tipicamente le dimensioni di una monetina e dura per diverse ore.
Perché la sostanza principale che causa questa risposta è l'istamina, è essenziale che non si prende alcuna antistaminici per almeno 72 ore (una settimana per il lungo-recitazione, nuovi antistaminici) prima della prova. Alcuni altri farmaci contrastare gli effetti di istamina e possono fare il test inutile, per esempio, i vecchi antidepressivi triciclici come l'amitriptilina o nortriptilina, e antiemetici come proclorperazina. A causa del modo in cui funziona, il test cutaneo raccoglie solo fino vere allergie mediate da IgE e mastociti. Non sarà, per esempio, diagnosticare intolleranza al lattosio, che riflette una mancanza di un enzima specifico nel rivestimento dell'intestino.
Prick test
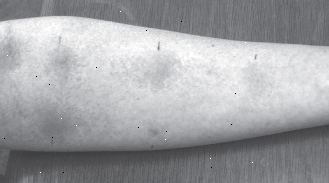
Questo tipo di test cutaneo comporta pungere la pelle del dorso o sulla parte interna dell'avambraccio e introducendo una piccola quantità di allergene. Se siete allergici a quel particolare allergene, la risposta rivelatore di rossore prurito e gonfiore apparirà in pochi minuti (vedi figura 2). I vantaggi del prick test sono che il test è praticamente istantanea e molto specifico. Essa vi mostrerà rapidamente se siete allergici al polline delle graminacee e altrettanto rapidamente escludere la proteina trovata in peli del vostro gatto. Il prick test ha una gamma di sensibilità di 85% al 87% e una specificità del 79% al 86% rispetto ad altri metodi. Questo significa che "non trova" allergeni sintomatici circa il 15% del tempo. La maggior parte allergists basano sulla pelle prick test come metodo diagnostico iniziale preferito per identificare allergeni offendere causa della facilità, sicurezza, costi e disponibilità immediata dei risultati.
Figura 2: un prick test positivo
Per un prick test, il medico usa un ago per pungere leggermente la pelle in modo che assorbirà gocce di allergeni diversi, e quindi esamina la pelle dopo poco tempo per qualsiasi rossore o gonfiore. |
Test intracutanei
Per questa prova, l'allergene viene iniettato sotto la pelle, sulla schiena o braccio. Poiché questo test è utile quando il prick test non ha confermato la sensibilità ad un allergene che la vostra storia o un modello di esposizione suggerirebbe, si potrebbe essere tentati di saltare il prick test e proseguire dritto per il test intracutaneous - ma non lo fanno. Con qualsiasi test allergologici, c'è sempre un piccolo rischio che la reazione sarà sfuggire di mano e portare a anafilassi. Questa rara, reazione pericolosa per la vita in genere si verifica con i test intracutaneous quando il paziente non ha già subito un prick test.
Falsi positivi
Quando i risultati dei test indicano una reazione a una sostanza che non causa sintomi allergici, si parla di un falso positivo. Ad esempio, è possibile testare positivo ambrosia, ma non hanno sintomi delle allergie in autunno. Questo indica che si dispone di anticorpi IgE contro l'ambrosia, ma che l'allergia non è abbastanza grave da causare alcun sintomo. Infatti, circa il 30% al 40% della popolazione ha positivi prick test per allergeni inalati comuni, ma meno della metà di loro effettivamente ottenere sintomi di allergia alle sostanze che hanno provocato i risultati dei test positivi. Il problema dei falsi positivi è ancora maggiore con i test intracutaneous, è per questo che è essenziale per confrontare i risultati del test con la vostra storia e di discuterne con il vostro allergologo. Test cibo ha un 30% al 50% l'incidenza di falsi positivi, che rende importante per testare solo per alimenti che aveva mangiato tutto il tempo apparvero i sintomi.
Test cutanei per reazioni di ipersensibilità ritardata
Un altro tipo di test cutaneo, il patch test, rileva il contatto ipersensibilità. In questo test, una sostanza chimica che potrebbe essere responsabile di dermatite da contatto viene posta sulla pelle sotto un bendaggio per 48 ore. Durante questo periodo è importante non per ottenere la patch bagnato. Al termine di 48 ore, il cerotto viene rimosso e la allergologo o dermatologo cerca una sollevata, eruzione cutanea rossa, spesso con piccole vesciche, dove è stata posta la patch. Poiché la reazione è a volte al suo picco a 72 ore, vi verrà chiesto di tornare il giorno successivo per "leggere" il patch test di nuovo.
A seconda di quali sostanze chimiche chimico o sono sospettati di causare il vostro dermatite da contatto, è possibile ricevere una singola patch o, più comunemente, un insieme prodotto commercialmente di patch. Un esempio è lo strato sottile Rapid-uso epicutaneo (VERO) di prova, che ha tre pannelli separati di prodotti chimici, permetta di valutare i 30 più comuni cause di dermatite da contatto.
Il patch test si è dimostrato utile nella diagnosi di alcune allergie alimentari non IgE, come uova o eczema latte indotto e una malattia meno comune chiamato esofagite eosinofila.
Test del sangue (RAST)
Anche se i test cutanei sono i test di scelta per le reazioni IgE-mediate, un esame del sangue chiamato RAST, che sta per test di radioallergoassorbimento, rileverà la quantità di anticorpi IgE circolanti nel sangue. L'originale RAST utilizzato un anticorpo marcato con un elemento radioattivo per rilevare IgE. Test moderni utilizzano etichette chimici invece di radioattività per rilevare IgE, ma il nome RAST è bloccato.
Gli esami del sangue sono generalmente meno sensibile del prick test, ei risultati non sono immediatamente disponibili. Ma RAST è un'opzione per gli individui che non possono interrompere il trattamento con antistaminici o antidepressivi triciclici, quelli che hanno un alto rischio di anafilassi con il prick test (a causa di allergie pericolo di vita), e quelli la cui pelle è gravemente colpiti da eczema. I risultati del RAST impiegano più tempo per arrivare, e il test costa più di test cutanei. RAST è anche meno sensibile di test cutanei, il che significa che un test positivo è più significativo di un test negativo. Anche se questi esami del sangue sono sempre più sensibili, per ora le prove pelle rimane il gold standard per la diagnosi di allergie.
Diete di eliminazione e sfide alimentari
A causa della complessa serie di ingredienti nei cibi che mangiamo, la diagnosi di allergie alimentari può essere difficile. A volte la diagnosi è evidente - se si mangia un grande piatto di code di aragosta e si dispone di una forte reazione in poche ore, il colpevole è probabile che l'aragosta. Tuttavia, se avete una reazione dopo aver mangiato diversi tipi di frutti di mare sul piatto del pescatore, prova di allergia alimentare può aiutare a determinare quali pesci si dovrà evitare in futuro e ciò che si può continuare a mangiare. Per alcuni alimenti, i ricercatori sono stati in grado di definire la probabilità di una reazione allergica dalle dimensioni del gonfiore su un test cutaneo o il livello di IgE rilevato da RAST. Tuttavia, questo non è sempre il caso, e talvolta sono necessari altri approcci.
Diete di eliminazione
Un modo per vedere se un alimento sta causando le vostre allergie o che li rende peggio (per esempio, se si sospetta che latticini o uova sono innescando del vostro bambino eczema ) è quello di eliminare quel cibo dalla dieta per un periodo di 2-3 settimane. A seconda del cibo in questione, questo potrebbe non essere così facile come sembra. Ad esempio, uova e latte si trovano in molti alimenti comuni, quali pane e cene surgelate. E componenti di uova e latte talvolta passano nomi che non sono facilmente riconoscibili, come lattoalbumina, caseina, siero o, nel caso del latte. Se evitando il cibo porta sollievo, si può cautamente reintrodurre il cibo per vedere se i sintomi peggiorano. Anche allora, la diagnosi non può essere certo.
Sfide alimentari
Il gold standard per la diagnosi di allergia alimentare in queste circostanze è un alimento sfida in doppio cieco, controllato con placebo. In questo test, il medico chiede farmacia per compensare soluzioni o capsule contenenti sia l'alimento sospetto o un placebo inerte. Ognuno è somministrato al paziente in ordine casuale, poi si aspetta di vedere cosa succede. Per garantire una valutazione oggettiva, né il medico né il paziente sanno ciò che viene dato.
Diete di eliminazione e sfida la sperimentazione di qualsiasi tipo devono essere eseguite solo sotto stretto controllo medico da quelle sperimentate nelle tecniche e preparati per il trattamento di eventuali anafilassi pericolo di vita.
Sfide della droga
Anche se qualsiasi farmaco in grado di produrre una grave reazione allergica, la causa più comune di anafilassi indotta da farmaci è la penicillina, seguita da aspirina e farmaci anti-infiammatori non steroidei (FANS). Al fine di determinare se siete allergici a un particolare farmaco, un allergologo condurrà una sfida droga. Ciò comporta l'esposizione di una piccola quantità di droga, di solito attraverso test cutanei, ed è fatto sotto stretto controllo medico. Tuttavia, questo approccio non è molto efficace nel rilevare sensibilità ai FANS.
Alcune persone sono allergiche al conservante a base di uovo usato in molti vaccini. Se sai che sei sensibile ai prodotti a base di uova, assicuratevi di menzionare questo quando si va per di routine vaccinazioni e colpi di richiamo.
Tabella 2: prove allergiche | |
Prova | Scopo |
Test cutanei | |
Prick test | Il test più comunemente utilizzato per rilevare le allergie IgE-mediate, specialmente rinite allergica e asma allergica. Utilizzato anche per le allergie alimentari e alcune allergie di droga. Un test molto allergene-specifiche e sensibili. |
Iniezione intracutanei | Il passo successivo nella rilevazione allergia IgE-mediata. Più sensibile ma meno specifico rispetto al prick test, con più falsi positivi. |
Patch test | Principalmente utilizzato per rilevare la dermatite da contatto cellula-mediata T. |
Analisi del sangue | |
RAST (test radioallergosorbent) e suoi derivati | Utilizzato per rilevare le allergie IgE-mediate. Non è così sensibile come il prick test, ma utile per le persone che non riescono ad avere un test cutaneo. |
Test alimenti e farmaci | |
Dieta di eliminazione | Aids nel diagnosticare allergie o intolleranze alimentari. |
Challenge test | A volte usato per dimostrare definitivamente alimenti o farmaci allergie. Per le allergie alimentari, viene utilizzato un alimento sfida singolo o in doppio cieco, controllato con placebo. |
Test non provati | |
| Questi test sono provati per i test di allergia, sono inefficaci, o (come con il test di provocazione-neutralizzazione) sono potenzialmente pericolosi. |
Diagnostica complementari e alternative
Anche se alcuni soggetti allergici sono inclini a cercare prove diagnostiche complementari e alternative, questi non sono raccomandati - e per una buona ragione. Finora, diagnostica alternativi non sono stati dimostrati efficaci. Alcuni dei metodi descritti di seguito sono innocui, ma costoso e può rallentare il processo diagnostico, ritardando l'attuazione di trattamento di allergia efficace. Altri sono nocivi o addirittura pericolose. Le seguenti valutazioni sono state pubblicate nel 2004 sulla rivista Allergy.
Test dei capelli: Utilizzato per le allergie alimentari. Inefficace per la diagnosi di allergie.
IgG specifiche-anticorpo test: Utilizzato per le allergie alimentari. I tentativi di abbinare quantità e rapporti di anticorpi IgG nel sangue con allergie specifiche. Poiché gli anticorpi IgG contro antigeni alimentari comuni possono essere trovati in individui sani e allergiche, il test non è utile.
Kinesiologia: Utilizzato per le allergie alimentari e di insetti. Il paziente tiene una bottiglia contenente l'allergene mentre si misura la forza muscolare del braccio. Non più affidabile di indovinare.
Test citotossico: Utilizzato per le allergie alimentari. Un campione di sangue è mescolato con alimenti in una provetta in modo che i globuli bianchi possono essere visti per vedere se cambiano forma. Non vi è alcuna base scientifica per questo test.
Test Elettrodermica: Usato per allergie alimentari e respiratorie. Il metodo consiste nella misurazione impulsi elettrici attraverso un elettrodo posto sulla pelle di una persona come la persona è esposta a vari allergeni, per cercare la reattività di queste sostanze. Numerosi studi scientifici hanno dimostrato di essere inefficace.
Iridologia: Utilizzato per l'asma. L'occhio del paziente viene esaminato, e la diagnosi si basa sulla lettura di un grafico che delinea presunte proprietà diagnostiche delle zone dell'iride. Non è scientificamente provato.
Provocazione-neutralizzazione: Usato per il cibo e altre allergie. Una persona viene iniettato con un alimento o di un altro allergene sospetto. Se l'individuo sperimenta una reazione allergica, egli viene iniettato con più dello stesso allergene "neutralizzare" la reazione. Ciò può causare anafilassi potenzialmente letali.
Verificare con il Comitato europeo di Allergologia e Immunologia (www.abai.org) per vedere se il "allergologo" è bordo certificato in questo subspecialty medico.