Che cosa è la malattia vascolare periferica (PVD)?
Malattia vascolare periferica (PVD) è un disturbo di circolazione lenta e progressiva. Può comportare malattie in qualsiasi dei vasi sanguigni di fuori del cuore e malattie dei vasi linfatici - le arterie, vene o vasi linfatici. Organi forniti da questi vasi come cervello, cuore e gambe, non possono ricevere un adeguato flusso di sangue per funzione ordinaria. Tuttavia, le gambe ei piedi sono più comunemente colpiti, così il nome della malattia vascolare periferica.
Malattie associate con PVD che colpiscono le vene includono trombosi venosa profonda (TVP), vene varicose e insufficienza venosa cronica. Linfedema è un esempio di PVD che colpisce i vasi linfatici.
Quando PVD si verifica nelle arterie fuori cuore, può essere indicato come malattia arteriosa periferica (PAD). Tuttavia, i termini "malattia vascolare periferica" e "malattia arteriosa periferica" vengono spesso usati come sinonimi. Negli Stati Uniti, circa 8 milioni di persone hanno arteriopatia periferica. Si trova spesso nelle persone con malattia coronarica, perché l'aterosclerosi, che causa la malattia coronarica, è una diffusa malattia delle arterie.
Malattie associate con PAD possono essere occlusiva (si verifica perché l'arteria si blocca in qualche modo) o funzionale (l'arteria sia costringe a causa di uno spasmo o si espande). Esempi di occlusiva PAD includono occlusione arteriosa periferica e malattia di Buerger (tromboangioite obliterante). Esempi di PAD funzionale comprendono la malattia di Raynaud e fenomeno e Acrocianosi.
Che cosa causa la malattia vascolare periferica?
PVD è spesso caratterizzata da un restringimento dei vasi che portano il sangue ai muscoli delle gambe e delle braccia. La causa più comune è l'aterosclerosi (l'accumulo di placca all'interno della parete arteriosa). Placca riduce la quantità di flusso di sangue agli arti e diminuisce l'ossigeno e nutrienti disponibili al tessuto. Coaguli possono formarsi sulle pareti delle arterie, riducendo ulteriormente la dimensione interna della nave e, potenzialmente, bloccando le principali arterie.
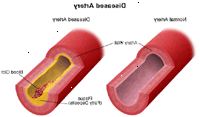
Altre cause di malattia vascolare periferica possono includere un trauma alle braccia o alle gambe, anatomia irregolare dei muscoli o legamenti, o infezioni. Persone con coronarica (arterie che forniscono sangue al muscolo cardiaco), la malattia sono spesso trovati ad avere anche malattia vascolare periferica.
Quali sono le malattie associate con la malattia vascolare periferica?
Il termine "malattia vascolare periferica" comprende diverse malattie diverse. Alcune di queste malattie includono, ma non sono limitati a, i seguenti:
aterosclerosi - l'accumulo di placca all'interno della parete dell'arteria. La placca è costituita da depositi di sostanze grasse, del colesterolo, prodotti di scarto cellulare, calcio e fibrina. La parete dell'arteria poi si ispessisce e perde la sua elasticità. Sintomi possono svilupparsi gradualmente, e possono essere pochi, come la placca si accumula nelle arterie. Tuttavia, quando un importante arteria è bloccata, un attacco di cuore, ictus, aneurisma, o coagulo di sangue possono verificarsi, a seconda di dove si verifica il blocco.
Malattia di Buerger (tromboangioite obliterante) - una malattia infiammatoria cronica nelle arterie periferiche degli arti portato allo sviluppo di coaguli nelle arterie piccole e medie delle braccia e delle gambe ed eventuale blocco delle arterie. La malattia di Buerger più comunemente si verifica negli uomini di età compresa tra i 20 ei 40 anni che fumano le sigarette tra. I sintomi includono dolore alle gambe o ai piedi, pelle fredda umida, ed una diminuzione del senso di calore e di freddo.
insufficienza venosa cronica - una malattia prolungata in cui uno o più vene non adeguatamente ritorno del sangue dalle estremità inferiori al cuore dovuto alle valvole venose danneggiati. I sintomi comprendono scolorimento della pelle e caviglie, gonfiore delle gambe, e le sensazioni di dolore sordo dolori, pesantezza, crampi o alle estremità.
trombosi venosa profonda (TVP) - un coagulo che si verifica in una vena profonda, e ha il potenziale per sloggiare, viaggiare per i polmoni, occludere un'arteria polmonare (embolia polmonare), e causare un evento potenzialmente pericolosa per la vita. Si trova più comunemente in coloro che sono stati sottoposti a lunghi periodi di inattività, come ad esempio dalla posizione seduta durante il viaggio o prolungato riposo a letto dopo l'intervento chirurgico. I sintomi possono essere assenti o sottile, ma includere gonfiore e tenerezza nella dell'arto colpito, dolore a riposo e con la compressione, e venature in rilievo.
Fenomeno di Raynaud - una malattia in cui le piccole arterie che portano sangue diti costrizione (andare in spasmo) quando esposti al freddo o come il risultato di disturbi emotivi. Raynaud più comunemente si verifica nelle donne tra i 18 ei 30 anni. I sintomi includono la freddezza, il dolore, e il pallore (pallore) della punta delle dita o dei piedi.
tromboflebite - un coagulo di sangue in una vena infiammata, più comunemente nelle gambe, ma può verificarsi anche nelle braccia. Il coagulo può essere sia vicino alla pelle (tromboflebite superficiale) o profonda all'interno di un muscolo (trombosi venosa profonda). Essa può derivare da ristagno del sangue, lesioni della parete venosa, e alterata coagulazione del sangue. Sintomi nell'estremità colpita includono gonfiore, dolore, tenerezza, rossore e calore.
vene varicose - dilatate, vene contorte causati da valvole incompetenti (valvole che permettono reflusso di sangue) permettendo al sangue di piscina. E 'più comunemente riscontrato nelle gambe o inferiore del tronco. I sintomi includono lividi e sensazioni di bruciore o dolore. Gravidanza, obesità, e lunghi periodi di piedi intensificano i sintomi.
Quali sono i fattori di rischio per malattia vascolare periferica?
Un fattore di rischio è qualcosa che può aumentare la probabilità di una persona di sviluppare una malattia. Può essere un'attività, dieta, storia familiare, o molte altre cose. I fattori di rischio per la malattia vascolare periferica includono fattori che possono essere modificati o trattati e fattori che non possono essere cambiati.
I fattori di rischio che non possono essere modificati sono i seguenti:
età (soprattutto di età superiore a 50)
storia di malattia cardiaca
genere maschile
diabete mellito (diabete di tipo 1)
donne in postmenopausa
storia familiare di dislipidemia (lipidi elevati nel sangue, come il colesterolo), ipertensione o malattia vascolare periferica
I fattori di rischio che possono essere modificati o trattati comprendono:
malattia coronarica
alterata tolleranza al glucosio
dislipidemia
ipertensione (pressione alta)
inattività fisica
il fumo o l'uso dei prodotti del tabacco
Coloro che fumano o che hanno il diabete mellito hanno il più alto rischio di complicanze da malattia vascolare periferica, perché questi fattori di rischio anche causare compromissione del flusso sanguigno.
Quali sono i sintomi della malattia vascolare periferica?
Circa la metà delle persone con diagnosi di malattia vascolare periferica sono senza sintomi. Per coloro che vivendo i sintomi, il primo sintomo più comune è claudicatio intermittente al polpaccio (gamba disagio descritto come crampi dolorosi che si verifica con l'esercizio ed è alleviato dal riposo). Durante il riposo, i muscoli hanno bisogno di meno il flusso di sangue, così il dolore scompare. Può verificarsi in una o entrambe le gambe a seconda della posizione del arteria ostruita o ristretta.
Altri sintomi di malattia vascolare periferica possono includere:
cambiamenti della pelle, tra cui la temperatura della pelle diminuita, o sottile, pelle lucida fragile sulle gambe e piedi
impulsi diminuiti nelle gambe e dei piedi
gangrena (tessuto morto per mancanza di flusso sanguigno)
perdita di capelli sulle gambe
impotenza
ferite che non guariscono più punti di pressione, come i tacchi o caviglie
intorpidimento, debolezza, o pesantezza nei muscoli
dolore (descritto come bruciore o dolori) a riposo, comunemente nelle dita dei piedi e di notte mentre si trovava piatto
pallore (pallore) quando le gambe sono elevati
colorazione rosso-blu delle estremità
mobilità limitata
dolore
ispessite, unghie opache
I sintomi della malattia vascolare periferica può assomigliare altre malattie. Consultare il proprio medico per una diagnosi.
Come viene diagnosticata la malattia vascolare periferica?
Oltre a una storia medica completa e un esame fisico, le procedure diagnostiche per la malattia vascolare periferica possono includere qualsiasi, o una combinazione, delle seguenti operazioni:
angiogramma - una radiografia delle arterie e delle vene per rilevare blocco o restringimento dei vasi. Questa procedura prevede l'inserimento di un tubo sottile e flessibile in un'arteria della gamba e l'iniezione di un mezzo di contrasto. Il colorante di contrasto rende le arterie e le vene visibili sulla x-ray.
indice caviglia-brachiale (ABI) - un confronto tra la pressione sanguigna nella caviglia con la pressione del sangue nel braccio con un bracciale della pressione arteriosa regolare e un dispositivo Doppler. Per determinare l'ABI, la pressione sanguigna sistolica (il numero superiore della misurazione della pressione sanguigna) della caviglia viene diviso per la pressione sanguigna sistolica del braccio.
profilo lipidico del sangue - un esame del sangue per misurare i livelli di ogni tipo di grasso nel sangue: totale colesterolo, colesterolo LDL, colesterolo HDL, trigliceridi, e altri.
Studi sul flusso Doppler - utilizza onde sonore ad alta frequenza e un computer per creare immagini di vasi sanguigni, tessuti e organi. Tecnica Doppler viene utilizzato per misurare e valutare il flusso di sangue. Debolezza o l'assenza di suono possono indicare un'ostruzione nel flusso sanguigno.
angiografia a risonanza magnetica (MRA) - una procedura diagnostica non invasiva che utilizza una combinazione di un grande magnete, radiofrequenze, e un computer per produrre immagini dettagliate di organi e strutture all'interno del corpo. L'MRA è spesso usato per esaminare il cuore e di altri tessuti molli e di valutare il flusso di sangue.
test da sforzo treadmill - un test che viene dato mentre un paziente cammina su un tapis roulant per monitorare il cuore durante l'esercizio.
photoplethysmography (PPG) - un esame paragonabile al indice caviglia braccio eccezione che utilizza una piccolissima pressione sanguigna bracciale attorno alla punta e un sensore PPG (luce infrarossa per valutare il flusso di sangue vicino alla superficie della pelle) per registrare forme d'onda e la pressione sanguigna misurazioni. Queste misurazioni vengono poi confrontati alla pressione sistolica nel braccio.
registrazione volume del polso (PVR) analisi di forme d'onda - una tecnica utilizzata per calcolare le variazioni di volume del sangue nelle gambe utilizzando un dispositivo di registrazione che visualizza i risultati come una forma d'onda.
Test iperemia reattiva - un test simile a un ABI o una prova di tapis roulant ma usato per le persone che non sono in grado di camminare su un tapis roulant. Mentre una persona sta mentendo sulla sua schiena, misurazioni della pressione arteriosa comparative sono prese sulle cosce e caviglie per determinare eventuali riduzioni tra i due siti.
misurazioni della pressione sanguigna segmentale - un confronto fra le misure di pressione sanguigna utilizzando un dispositivo Doppler nella parte superiore della coscia, sopra e sotto il ginocchio, alla caviglia, e sul braccio per determinare qualsiasi costrizione del flusso sanguigno.
Qual è il trattamento per la malattia vascolare periferica?
Ci sono due obiettivi principali per il trattamento della malattia delle arterie / vascolare periferica: controllare i sintomi e di arrestare la progressione della malattia, per ridurre il rischio di infarto, ictus e altre complicazioni.
Un trattamento specifico sarà determinato dal vostro medico sulla base di:
la vostra età, salute generale, e la storia medica
estensione della malattia
i segni ed i sintomi
la vostra tolleranza per farmaci specifici, procedure o terapie
aspettative per il decorso della malattia
la vostra opinione o preferenza
Il trattamento può includere:
stile di vita modifiche per controllare i fattori di rischio, tra cui l'esercizio fisico regolare, corretta alimentazione e smettere di fumare
trattamento aggressivo delle malattie esistenti che possono aggravare PVD, come il diabete, l'ipertensione e l'iperlipidemia (elevato colesterolo nel sangue)
farmaci per migliorare il flusso sanguigno, come agenti antiaggreganti (fluidificanti del sangue) e farmaci che rilassano le pareti dei vasi sanguigni
angioplastica - un catetere (tubo lungo cava) viene utilizzato per creare una maggiore apertura in un'arteria per aumentare il flusso sanguigno. Angioplastica può essere eseguita in molti dei arterie del corpo. Ci sono diversi tipi di procedure di angioplastica, tra cui:
angioplastica - un palloncino viene gonfiato all'interno dell'arteria bloccata per aprire l'area bloccata
aterectomia - l'area bloccata all'interno dell'arteria viene "rasata" via da un piccolo dispositivo sull'estremità di un catetere
angioplastica laser - un laser utilizzato per "vaporizzare" il blocco nell'arteria
stent - una piccola bobina viene espanso all'interno dell'arteria bloccata per aprire l'area bloccata e viene lasciato in sede per mantenere aperta l'arteria
chirurgia vascolare - un innesto di bypass utilizzando un vaso sanguigno da un'altra parte del corpo o di un tubo in materiale sintetico è posizionato nell'area dell'arteria ostruita o ristretta per ridirigere il flusso di sangue
Con entrambi angioplastica e chirurgia vascolare, un angiogramma viene spesso eseguita prima della procedura.
Quali sono le complicanze della malattia vascolare periferica?
Le complicanze della malattia vascolare periferica più spesso si verifica a causa di diminuita o assente flusso sanguigno. Tali complicazioni possono comprendere:
amputazione (perdita di un arto)
scarsa guarigione delle ferite
mobilità ridotta a causa del dolore o disagio con lo sforzo
dolore nell'estremità colpita
Corsa (tre volte più probabile nelle persone con PVD)
Prevenzione della malattia vascolare periferica:
Misure per prevenire PVD si rivolgono principalmente la gestione dei fattori di rischio per PVD. Un programma di prevenzione per PVD può comprendere:
la cessazione del fumo, tra cui evitare fumo di seconda mano e l'uso dei prodotti del tabacco
modificazioni dietetiche, tra cui ridotto di grassi, colesterolo e carboidrati semplici (come i dolci), e una maggiore quantità di frutta e verdura
trattamento della dislipidemia (livelli elevati di colesterolo nel sangue) con i farmaci come determinato dal vostro medico
riduzione del peso
moderazione nel consumo di alcol
farmaci come determinato dal vostro medico per ridurre il rischio di formazione di coaguli di sangue
piano di esercizio di un minimo di 30 minuti al giorno
controllo del diabete mellito
controllo di ipertensione (pressione alta)
Un piano di prevenzione per PVD può essere utilizzato anche per prevenire o ridurre l'avanzamento di PVD volta che è stato diagnosticato. Consultare il proprio medico per la diagnosi e il trattamento.

