Panoramica della procedura
Che cosa è un inserimento pacemaker?
Un inserimento pacemaker è l'impianto di un piccolo dispositivo elettronico nel torace (appena sotto la clavicola) per aiutare a regolare problemi elettrici con il cuore. Quando si sviluppa un problema, come un rallentamento del battito cardiaco, un pacemaker può essere raccomandato per garantire che il battito cardiaco non rallenta ad un tasso pericolosamente basso.
Sistema di conduzione elettrica del cuore
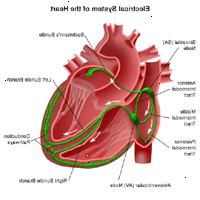
Il cuore è fondamentalmente una pompa costituito da tessuto muscolare che viene stimolato da correnti elettriche che seguono normalmente un circuito specifico all'interno del cuore.
Questo circuito elettrico normale inizia nel seno o senoatriale (SA) nodo, che è una piccola massa di tessuto specializzato situato nell'atrio destro (camera superiore) del cuore. Il nodo SA genera uno stimolo elettrico a 60 a 100 volte al minuto (per adulti), malattie normali; questo impulso elettrico dal nodo SA avvia il battito cardiaco.
L'impulso elettrico viaggia dal nodo SA al nodo atrioventricolare (AV) nel fondo dell'atrio destro. Da lì l'impulso prosegue lungo un percorso di conduzione elettrica chiamato il fascio di His e poi attraverso il sistema di "His-Purkinje" nei ventricoli (le camere inferiori) del cuore. Quando si verifica lo stimolo elettrico che provoca la contrazione muscolare e pompare sangue al resto del corpo. Questo processo di stimolazione elettrica seguita da contrazione muscolare è ciò che rende il battito del cuore.
Un pacemaker può essere necessaria quando si verificano problemi con il sistema di conduzione elettrica del cuore. Quando la temporizzazione della stimolazione elettrica del cuore al muscolo cardiaco e la successiva risposta di camere di pompaggio del cuore è alterata, un pacemaker può aiutare.
Che cos'è un pacemaker?
Un pacemaker è un dispositivo medico salvavita composto da tre parti: un generatore di impulsi, uno o più contatti, e un elettrodo su ogni cavo. Un pacemaker segnala il cuore a battere quando il battito cardiaco è troppo lento o irregolare.
Un generatore di impulsi è un piccolo involucro metallico che contiene circuiti elettronici con un piccolo computer e una batteria che regolano gli impulsi inviati al cuore.
Il cavo (o cavi) è un filo isolato che è collegato al generatore di impulsi ad una estremità, con l'altra estremità collocato all'interno di una delle camere del cuore. Il piombo è quasi sempre posizionato in modo che venga eseguito attraverso una grande vena del torace che porta direttamente al cuore. L'elettrodo sull'estremità di un piombo tocca la parete cardiaca. Il cavo trasporta gli impulsi elettrici al cuore. Si rileva anche l'attività elettrica del cuore e trasmette questa informazione al generatore di impulsi. Elettrocateteri di pacemaker possono essere posizionati nell'atrio (camera superiore) o ventricolo (camera inferiore) o entrambi, a seconda della malattia medica.
Se la frequenza del cuore è più lento del limite programmato, un impulso elettrico viene inviato attraverso il cavo all'elettrodo e provoca il cuore a battere ad una velocità maggiore.
Quando il cuore batte ad un ritmo più veloce del limite programmato, il pacemaker controlla generalmente la frequenza cardiaca e non stimola. Pacemaker moderni sono programmati per funzionare solo su richiesta, in modo che non competono con battiti cardiaci naturali. In generale, non impulsi elettrici verranno inviati al cuore meno frequenza naturale del cuore scende sotto il limite inferiore del pacemaker.
Un nuovo tipo di pacemaker, chiamato un pacemaker biventricolare, è attualmente utilizzato nel trattamento di specifici tipi di insufficienza cardiaca. A volte in scompenso cardiaco, i due ventricoli non pompa in modo normale. Dyschrony ventricolare è un termine comunemente utilizzato per descrivere questo modello di pompaggio anormale. Quando questo accade, meno sangue viene pompato dal cuore. Un pacemaker biventricolare stimola entrambi i ventricoli, allo stesso tempo, aumentando la quantità di sangue pompato dal cuore. Questo tipo di trattamento si chiama terapia di resincronizzazione cardiaca o CRT.
Dopo un inserimento pacemaker, verranno appuntamenti regolari per garantire il pacemaker funziona correttamente. Il medico usa un computer speciale, chiamato programmatore, per esaminare l'attività del pacemaker e regolare le impostazioni quando necessario.
Altre procedure connesse che possono essere utilizzati per valutare il cuore sono a riposo e l'esercizio elettrocardiogramma (ECG), Holter, ECG signal-media, cateterismo cardiaco, radiografia del torace, tomografia computerizzata (TC) del torace, ecocardiografia, studi di elettrofisiologia, imaging a risonanza magnetica (MRI) del cuore, le scansioni di perfusione miocardica, l'angiografia radionuclide, e TC cardiaca. Si prega di consultare le procedure per ulteriori informazioni. Si noti che anche se una risonanza magnetica è una procedura molto sicura, una persona con un pacemaker generalmente non dovrebbe subire MRI, come i campi magnetici utilizzati dallo scanner MRI possono interferire con la funzione del pacemaker. Ogni paziente con un pacemaker dovrebbe sempre parlare con il suo cardiologo prima di sottoporsi a una risonanza magnetica.
Motivi per cui la procedura
Un pacemaker può essere inserito per fornire stimoli per una frequenza cardiaca più veloce quando il cuore batte troppo lentamente, e quando altri metodi di trattamento, quali farmaci, non hanno migliorato la frequenza cardiaca.
Problemi con il ritmo cardiaco possono causare difficoltà perché il cuore non riesce a pompare una quantità sufficiente di sangue al corpo. Se la frequenza cardiaca è troppo lento, il sangue viene pompato troppo lentamente. Se la frequenza cardiaca è troppo veloce o troppo irregolare, le camere cardiache sono in grado di riempirsi di sangue sufficiente per pompare fuori ad ogni battito. Quando il corpo non riceve abbastanza sangue, sintomi come stanchezza, vertigini, svenimenti, e / o dolore toracico possono verificarsi.
Alcuni esempi di problemi di frequenza cardiaca e del ritmo per i quali potrebbe essere inserito un pacemaker includono:
Bradicardia. Si verifica quando il cuore batte troppo lento.
Sindrome di tachicardia Brady. Caratterizzato da alternando veloce e battito cardiaco lento.
Blocco cardiaco. Si verifica quando il segnale elettrico viene ritardato o bloccato dopo aver lasciato il nodo SA; ci sono diversi tipi di blocco cardiaco.
Ci possono essere altre ragioni per il vostro medico a raccomandare un inserimento pacemaker.
I rischi della procedura
Possibili rischi di pacemaker includono, ma non sono limitati a, i seguenti:
Sanguinamento dal sito di inserimento incisione o del catetere
Danni alla nave al sito di inserimento del catetere
Infezione del sito di incisione o catetere
Pneumotorace. Se il vicino polmone viene inavvertitamente perforato durante la procedura, che perde aria rimane intrappolato nello spazio pleurico (fuori polmone ma all'interno della parete toracica), questo può causare difficoltà respiratorie e, in casi estremi, può causare il collasso del polmone.
Se è incinta o crede di essere incinta, si dovrebbe informare il fornitore di assistenza sanitaria. Se sta allattando, si dovrebbe informare il fornitore di assistenza sanitaria.
I pazienti che sono allergici o sensibili ai farmaci o lattice dovrebbero informare il proprio medico.
Per alcuni pazienti, dover mentire ancora sul tavolo procedura per la durata della procedura può causare qualche disagio o dolore.
Ci possono essere altri rischi a seconda della sua malattia medico specifico. Assicurati di discutere di eventuali problemi con il vostro medico prima della procedura.
Prima della procedura
Il medico spiegherà la procedura a voi e vi offrono la possibilità di fare tutte le domande che si potrebbero avere sulla procedura.
Vi verrà chiesto di firmare un modulo di consenso che dà il permesso di fare il test. Leggere attentamente il modulo e fare domande se qualcosa non è chiaro.
Informare il vostro medico se siete sensibili o allergici a tutti i farmaci, iodio, lattice, nastro o anestetici (locali e generali).
Avrete bisogno di digiunare per un certo periodo di tempo prima della procedura. Il vostro medico vi comunicheremo quanto tempo veloce, di solito durante la notte.
Se è incinta o crede che lei è incinta, si dovrebbe informare il medico.
Informare il vostro medico di tutti i farmaci (prescrizione e over-the-counter) e integratori a base di erbe o altri che si stanno assumendo.
Informare il vostro medico se si hanno malattie delle valvole cardiache, come potrebbe essere necessario ricevere un antibiotico prima della procedura.
Informare il vostro medico se avete una storia di disturbi emorragici o se sta assumendo qualsiasi anticoagulante (per fluidificare il sangue) i farmaci, l'aspirina o altri farmaci che influiscono sulla coagulazione del sangue. Potrebbe essere necessario per voi per fermare alcuni di questi farmaci prima della procedura.
Il medico può richiedere un esame del sangue prima della procedura per determinare quanto tempo ci vuole il vostro sangue a coagulare. Altri esami del sangue possono essere fatti pure.
È possibile ricevere un sedativo prima della procedura per aiutarvi a rilassarvi. Se un sedativo è dato e c'è la possibilità che si può essere dimesso, avrete bisogno di qualcuno a guidare a casa. È probabile che trascorrere almeno una notte in ospedale dopo la procedura per l'osservazione e per garantire le funzioni di pacemaker correttamente.
La parte superiore del torace può essere rasata o tagliata prima della procedura.
Sulla base della sua malattia medica, il medico può chiedere altri preparazione specifica.
Durante la procedura
Un pacemaker può essere eseguita in regime ambulatoriale o come parte del vostro soggiorno in un ospedale. Le procedure possono variare a seconda della malattia e le pratiche del medico.
Generalmente, un inserimento pacemaker segue questo processo:
Vi verrà chiesto di togliere qualunque gioielli o altri oggetti che possono interferire con la procedura.
Vi verrà chiesto di togliere i vestiti e verrà dato un abito da indossare.
Vi verrà chiesto di svuotare la vescica prima della procedura.
An (IV) per via endovenosa linea verrà avviato nella tua mano o il braccio prima della procedura per l'iniezione di farmaci e di amministrare fluidi IV, se necessario.
Verrà posizionato sulla schiena sul tavolo procedura.
Sarete collegati a un elettrocardiogramma (ECG o EKG) monitor che registra l'attività elettrica del cuore e monitora il cuore durante la procedura utilizzando piccoli elettrodi adesivi. I tuoi segni vitali (frequenza cardiaca, pressione arteriosa, frequenza respiratoria e del livello di ossigenazione) saranno monitorati durante la procedura.
Grandi elettrodi saranno posizionati sulla parte anteriore e posteriore del torace.
Riceverai un farmaco sedativo nel IV prima della procedura per aiutarvi a rilassarvi. Tuttavia, è probabile rimanere sveglio durante la procedura.
Il sito di inserimento pacemaker verrà pulito con sapone antisettico.
Asciugamani sterili e un foglio verranno posti in questa zona.
Un anestetico locale viene iniettato nella pelle al sito di inserimento.
Una volta che l'anestetico ha avuto effetto, il medico farà una piccola incisione presso il sito di inserimento.
Una guaina, o introduttore, è inserito in un vaso sanguigno, di solito sotto la clavicola. La guaina è un tubo di plastica attraverso il quale il filo di andatura piombo sarà inserita nel vaso sanguigno e avanzare nel cuore.
Sarà molto importante per voi di rimanere ancora nel corso del procedimento in modo che il catetere non si muove fuori luogo e per evitare danni al sito di inserimento.
Il cavo viene inserito attraverso l'introduttore nel vaso sanguigno. Il medico farà avanzare il cavo attraverso il vaso sanguigno al cuore.
Una volta che il cavo è dentro il cuore, sarà testato per verificare la posizione corretta e che funziona. Ci possono essere uno, due o tre fili conduttori inseriti, a seconda del tipo di dispositivo che il medico ha scelto per la sua malattia. Fluoroscopia, (un tipo speciale di raggi X che verrà visualizzato su un monitor TV), può essere utilizzato per aiutare a testare la posizione degli elettrocateteri.
Il generatore di stimolazione sarà scivolato sotto la pelle attraverso l'incisione (appena sotto la clavicola) dopo il cavo è collegato al generatore. In generale, il generatore sarà posizionato sul lato non dominante. (Se siete di mano destra, il dispositivo verrà inserito nel tuo petto in alto a sinistra. Se siete mancini, il dispositivo verrà inserito nel petto in alto a destra).
L'ECG sarà osservato per garantire che lo stimolatore funziona correttamente.
L'incisione cutanea sarà chiusa con punti di sutura, nastri adesivi, o una colla speciale.
Verranno applicate una benda sterile o medicazione.
Dopo la procedura
In ospedale
Dopo la procedura, si può essere portati alla sala di risveglio per l'osservazione o restituiti alla vostra stanza d'ospedale. Un infermiere controllerà i segni vitali.
Si deve informare immediatamente l'infermiere se si sente alcun dolore al petto o senso di oppressione, o di qualsiasi altro dolore al sito di incisione.
Dopo il periodo di riposo a letto è stata completata, si può ottenere dal letto con l'assistenza. L'infermiera vi assisterà per la prima volta ti alzi e controllerà la pressione sanguigna mentre sei sdraiato a letto, seduto, e in piedi. Si dovrebbe muoversi lentamente al momento di alzarsi dal letto per evitare vertigini dal periodo di riposo a letto.
Sarete in grado di mangiare o di bere una volta che si è completamente sveglio.
Il sito di inserimento può essere dolente o doloroso. Dolore farmaci può essere somministrato se necessario.
Il medico la visita con voi nella vostra stanza, mentre si sta riprendendo. Il medico vi darà istruzioni specifiche e rispondere a tutte le domande che potete avere.
Una volta che la pressione sanguigna, il polso, e la respirazione sono stabili e si sono attenti, sarete presi alla vostra stanza d'ospedale o dimesso.
Se la procedura viene eseguita su una base ambulatoriale, si può essere autorizzati a lasciare dopo aver completato il processo di recupero. Tuttavia, è comune a trascorrere almeno una notte in ospedale dopo l'impianto del pacemaker per l'osservazione.
Si dovrebbe organizzare per avere qualcuno che si guida a casa dall'ospedale dopo la procedura.
A casa
Dovreste essere in grado di tornare alla vostra routine quotidiana entro pochi giorni. Il medico le dirà se hai bisogno di prendere più tempo a tornare alle vostre attività normali. Si consiglia di non fare alcun sollevamento o tirare qualsiasi cosa per un paio di settimane. Si può essere richiesto di limitare il movimento del braccio sul lato che il pacemaker è stato posto, in base alle preferenze del medico.
È molto probabile che sarà in grado di riprendere la vostra dieta abituale, a meno che il medico si incarica in modo diverso.
Sarà importante mantenere il sito di inserimento pulito e asciutto. Vi sarà dato istruzioni su come fare il bagno e la doccia.
Il vostro medico vi darà istruzioni specifiche su guida.
Chiedi al tuo medico quando si sarà in grado di tornare al lavoro. La natura della vostra professione, il vostro stato di salute generale, e il vostro progresso determinerà quanto tempo si può tornare al lavoro.
Informare il vostro medico di segnalare uno dei seguenti:
Febbre e / o brividi
Aumento del dolore, arrossamento, gonfiore o sanguinamento o altro drenaggio dal sito di inserimento
Dolore toracico / pressione, nausea e / o vomito, sudorazione profusa, capogiri e / o svenimento
Palpitazioni
Il medico può fornire istruzioni aggiuntive o alternative dopo la procedura, a seconda della situazione particolare.
Precauzioni pacemaker
Dovrebbero sempre essere considerati i seguenti precauzioni. Discutere il seguente in dettaglio con il proprio medico, o chiamare la società che ha fatto il vostro dispositivo:
Portare sempre con sé una carta d'identità che afferma di avere un pacemaker. Inoltre, si consiglia di indossare un braccialetto di identificazione medico che indica che si dispone di un pacemaker.
Lasciate vagli sai di avere un pacemaker prima di passare attraverso i rilevatori di sicurezza aeroportuale. In generale, rilevatori aeroportuali sono sicuri per pacemaker, ma la piccola quantità di metallo nel pacemaker e gli elettrocateteri possono scattare l'allarme. Se si sono selezionati per lo screening aggiuntivo da dispositivi detector portatile, educatamente ricordare gli screener che la bacchetta rivelatore non deve essere tenuto sopra il vostro pacemaker per più di pochi secondi, in quanto questi dispositivi contengono magneti e quindi può compromettere la funzione o la programmazione di pacemaker.
Non si può avere una risonanza magnetica procedura (MRI). Si dovrebbe anche evitare forti campi magnetici, come i siti di generazione di potenza e siti industriali, quali discariche di automobili che utilizzano grandi magneti.
Astenersi da la diatermia (l'uso del calore in terapia fisica per trattare i muscoli).
Spegnere grandi motori, come auto o barche, quando si lavora su di loro come possono creare un campo magnetico.
Evitare di alta tensione o macchinari radar, come trasmettitori radio o televisive, saldatrici ad arco elettrico, fili dell'alta tensione, impianti radar, o forni fusori.
Se si stanno avendo una procedura chirurgica eseguita, di informarne il medico che si dispone di un pacemaker ben prima dell'operazione. Anche chiedere il consiglio del cardiologo in se qualcosa di speciale dovrebbe essere fatto prima e durante l'intervento chirurgico, come il dispositivo elettrobisturi che controlla il sanguinamento può interferire con il pacemaker. Talvolta programmazione del pacemaker sarà cambiato temporaneamente (utilizzando un magnete) durante l'intervento chirurgico per ridurre al minimo la possibilità di interferenza da elettrocauterizzazione.
Quando coinvolti in una attività fisica, ricreativa o sportiva, proteggersi dal trauma al pacemaker. Un colpo al petto, vicino al pacemaker può influenzare il suo funzionamento. Se siete colpiti in quella zona, si consiglia di consultare il medico.
I telefoni cellulari negli Stati Uniti con meno di 3 watt di potenza non sembrano incidere pacemaker o il generatore di impulsi, ma per precauzione, i telefoni cellulari devono essere conservati almeno 6 centimetri di distanza dal pacemaker. Evitare di portare un telefono cellulare nel taschino sopra il vostro pacemaker.
Consultare sempre il medico quando si sente male dopo una attività, o quando avete domande su di iniziare una nuova attività.
Consultare sempre il proprio medico se avete domande concernenti l'uso di determinate attrezzature vicino al pacemaker.
Risorse online
I contenuti qui è solo a scopo informativo, e non è stato progettato per diagnosticare o curare un problema di salute o di malattia, o sostituire la consulenza professionale medica che ricevete dal vostro medico. Si prega di consultare il medico curante per qualsiasi domanda o dubbio che potrebbe avere per quanto riguarda la sua malattia.
Questa pagina contiene link ad altri siti web con informazioni su questa procedura e le malattie salute connessi. Ci auguriamo che questi siti utili, ma ricordatevi che non controlliamo e approviamo le informazioni presenti su questi siti, né questi siti appoggiamo le informazioni qui contenute.
Collegio Europeo di cardiologia
National Heart, Lung, and Blood Institute (NHLBI)
