(EP Studio, EPS, Elettrofisiologia Studies)
Panoramica della procedura
Che cosa è uno studio elettrofisiologico?
Uno studio elettrofisiologico (studio EP) è una procedura invasiva che mette alla prova il sistema elettrico del cuore. Il sistema elettrico del cuore genera il battito cardiaco.
Durante uno studio EP, un piccolo catetere di plastica (tubo) viene inserito attraverso una vena inguinale (o collo, in alcuni casi) ed è avvitato al cuore, utilizzando un particolare tipo di raggi X, chiamato fluoroscopia, per guidare il catetere. Una volta nel cuore, i segnali elettrici vengono inviati attraverso il catetere per il tessuto cardiaco per valutare il sistema di conduzione elettrica contenuta all'interno del tessuto muscolare cardiaco.
Ci sono diversi modi in cui gli studi EP possono essere eseguite per aiutare nella diagnosi di anomalie del sistema di conduzione elettrica del cuore. Ad esempio, una aritmia / aritmia (un ritmo anormale) può essere deliberatamente stimolata da un medico durante lo studio EP modo che la circuiteria elettrica anomala sottostante può essere identificato. Allo stesso modo, al fine di valutare l'efficacia di un farmaco antiaritmico, un tentativo può essere fatto per stimolare l'aritmia.
Mapping, un altro tipo di studio EP, può essere fatto per individuare il punto di origine di una aritmia. Se viene trovata una posizione che è la causa della aritmia, ablazione (rimozione dello spot mediante congelamento o onde a radiofrequenza riscaldati) può essere fatto, che dovrebbe impedire l'aritmia.
I risultati dello studio possono aiutare il medico a determinare ulteriori misure terapeutiche, ad esempio inserendo un pacemaker o un defibrillatore impiantabile, aggiungendo o modificando farmaci, l'esecuzione di procedure di ablazione aggiuntivi, o fornire altri trattamenti.
Altre procedure connesse che possono essere utilizzati per valutare il cuore sono a riposo o esercizio elettrocardiogramma (ECG), Holter, ECG signal-media, cateterismo cardiaco, radiografia del torace, tomografia computerizzata (TC) del torace, ecocardiografia, risonanza magnetica (MRI) del cuore, le scansioni di perfusione miocardica, l'angiografia radionuclide, e TC cardiaca. Si prega di consultare le procedure per ulteriori informazioni.
Sistema di conduzione elettrica del cuore
Il cuore è, in termini più semplici, una pompa costituito da tessuto muscolare. Come tutte le pompe, il cuore richiede una fonte di energia per un funzionamento. L'azione di pompaggio del cuore è regolato da un sistema di conduzione elettrica che coordina la contrazione delle varie camere del cuore.
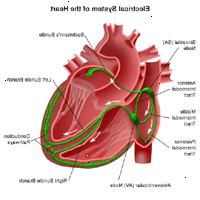
Nel cuore, uno stimolo elettrico è generato dal nodo del seno (nodo senoatriale o nodo SA), che è una piccola massa di tessuto specializzato situato nell'atrio destro (camera superiore destra) del cuore.
Il nodo del seno genera uno stimolo elettrico regolarmente a 60 a 100 volte al minuto (per adulti) malattie normali. Questo stimolo elettrico viaggia verso il basso attraverso le vie di conduzione (simile al modo in cui flussi di energia elettrica attraverso le linee elettriche della centrale elettrica a casa tua) e provoca camere inferiori del cuore di contrarsi e pompare il sangue. Il atri destro e sinistro (le due camere superiori del cuore) sono stimolati prima e contraggono un breve periodo di tempo prima che destra e sinistra ventricoli (le due camere inferiori del cuore). L'impulso elettrico viaggia dal nodo seno al nodo atrioventricolare (chiamato anche nodo AV), in cui gli impulsi vengono rallentati per un breve periodo, poi proseguire lungo la via di conduzione attraverso il fascio di His nei ventricoli. Il fascio di His si divide in percorsi destra e sinistra per fornire stimolo elettrico ai ventricoli destro e sinistro.
Quando si sviluppa un problema con il ritmo del cuore, ci può o non può essere alcun sintomo. La presenza di una aritmia è solitamente determinata mediante un elettrocardiogramma (ECG). Un ECG è una delle procedure semplici e veloci utilizzate per valutare l'attività elettrica del cuore. Inserendo elettrodi in punti specifici del corpo (torace, braccia e gambe), un tracciato dell'attività elettrica può essere ottenuto.
L'attività elettrica del cuore è misurata dalla macchina ECG, interpretata elettronicamente e stampato per informazioni del medico e ulteriore interpretazione.
Come problemi del ritmo influiscono sul cuore?
Una delle aritmie cardiache / aritmie più comuni è battiti ventricolari prematuri, o PVC. PVC sono solo quello che suonano come: i ventricoli battono prima di quanto dovrebbero. Ciò significa che il ventricolo si contrae e pompare sangue prima nell'atrio sopra si è completamente pompato il volume di sangue nel ventricolo. Il più delle volte, PVC sono innocui. Infatti, quasi tutti li hanno in un momento o l'altro. Tuttavia, se PVC verificano troppo frequentemente (più di alcune volte al minuto), il cuore non riesce a pompare un adeguato volume di sangue al corpo, che può causare sintomi come debolezza, stanchezza, palpitazioni, o bassa pressione sanguigna.
Altri tipi di problemi del ritmo possono avere effetti simili. I problemi si possono verificare quando il cuore batte troppo veloce, troppo lento, o con un ritmo irregolare. Ma se il cuore batte troppo veloce, troppo lento o troppo irregolare, gli effetti sono spesso lo stesso di uno o più di quelli sopra descritti. Alcuni altri esempi di problemi del ritmo comprendono:
La fibrillazione atriale. Verifica quando gli atri battere in modo irregolare e troppo in fretta
La fibrillazione ventricolare. Verifica quando i ventricoli battono irregolare e troppo in fretta
La bradicardia. Verifica quando il cuore batte troppo lento
Tachicardia. Verifica quando il cuore batte troppo veloce
Blocco cardiaco. Verifica quando il segnale elettrico viene ritardato o bloccato dopo aver lasciato il nodo SA. Ci sono diversi tipi di blocco cardiaco, e ognuno ha un tracciato ECG distintivo.
Alcune aritmie, tuttavia, si verificano solo in modo intermittente, e non può essere visto su un ECG di routine o anche su un tipo più sofisticato di ECG, come un ECG media del segnale o un Holter procedura (una registrazione prolungata del ritmo cardiaco nelle 24 ore o più). Se il medico sospetta un problema con il sistema di conduzione del cuore e non può adeguatamente diagnosticare il problema con altri test o procedure, allora lui o lei può anche decidere che uno studio elettrofisiologico è appropriato.
Motivi per cui la procedura
Uno studio EP può essere eseguita per i seguenti motivi:
Per valutare un paziente sintomatico (un paziente con vertigini, svenimenti, debolezza, palpitazioni, o altri sintomi) per un problema di ritmo quando altri test non invasivi sono stati inconcludenti
Per individuare l'origine di un problema di ritmo
Per valutare l'efficacia del farmaco (s) somministrato per trattare un problema di ritmo
Per valutare l'efficacia di un pacemaker
Ci possono essere altre ragioni per il vostro medico a raccomandare uno studio elettrofisiologico.
I rischi della procedura
Possibili rischi di uno studio EP includono, ma non sono limitati a, i seguenti:
La stimolazione dei disturbi del ritmo più gravi
Sanguinamento dal sito di inserzione del catetere (s)
Danni alla nave al sito di inserzione del catetere (s)
Infezione del sito del catetere (s)
Perforazione del cuore (raro)
Si consiglia di chiedere al vostro medico circa la quantità di radiazione dalla fluoroscopia utilizzato durante la procedura ed i rischi relativi alla vostra situazione particolare. E 'una buona idea per tenere traccia della vostra storia passata di esposizione alle radiazioni, come ad esempio le scansioni precedenti e altri tipi di raggi X, in modo da poter informare il medico. Rischi connessi con l'esposizione a radiazioni possono essere correlati al numero cumulativo di esami radiografici e / o trattamenti per un lungo periodo di tempo.
Se è incinta o crede di essere incinta, si dovrebbe informare il fornitore di cure mediche a causa del rischio di lesioni per il feto da uno studio EP. L'esposizione alle radiazioni durante la gravidanza può portare a difetti di nascita. Se siete in allattamento, o allattamento, si dovrebbe informare il fornitore di assistenza sanitaria.
I pazienti che sono allergici o sensibili ai farmaci o lattice dovrebbero informare il proprio medico.
Per alcuni pazienti, dover mentire ancora sul tavolo procedura per la durata della procedura può causare qualche disagio o dolore.
Ci possono essere altri rischi a seconda della sua malattia medico specifico. Assicurati di discutere di eventuali problemi con il vostro medico prima della procedura.
Prima della procedura
Il medico spiegherà la procedura a voi e vi offrono la possibilità di fare tutte le domande che si potrebbero avere sulla procedura.
Vi verrà chiesto di firmare un modulo di consenso che dà il permesso di fare il test. Leggere attentamente il modulo e fare domande se qualcosa non è chiaro.
Informare il vostro medico se siete sensibili o allergici a tutti i farmaci, iodio, lattice, nastro o anestetici (locali e generali).
Avrete bisogno di digiunare per un certo periodo di tempo prima della procedura. Il vostro medico vi comunicheremo quanto tempo veloce, di solito durante la notte.
Se è incinta o crede di essere incinta, si dovrebbe informare il medico.
Informare il vostro medico se avete piercing sul torace e / o all'addome.
Informare il vostro medico di tutti i farmaci (prescrizione e over-the-counter) e gli integratori a base di erbe che si sta assumendo.
Informare il vostro medico se si hanno malattie delle valvole cardiache, come potrebbe essere necessario ricevere e antibiotico prima della procedura.
Informare il vostro medico se avete una storia di disturbi emorragici o se sta assumendo qualsiasi anticoagulante (per fluidificare il sangue) i farmaci, l'aspirina o altri farmaci che influiscono sulla coagulazione del sangue. Potrebbe essere necessario per voi per fermare alcuni di questi farmaci prima della procedura.
Il medico può richiedere un esame del sangue prima della procedura per determinare quanto tempo ci vuole il vostro sangue a coagulare. Altri esami del sangue possono essere fatti pure.
Informare il vostro medico se avete un pacemaker.
Se un sedativo è dato prima della procedura, potrebbe essere bisogno di qualcuno per guidare la vostra casa in seguito.
La zona intorno al catetere (zona inguinale) può essere rasata.
Sulla base della sua malattia medica, il medico può chiedere altri preparazione specifica.
Durante la procedura
Uno studio del Parlamento europeo può essere eseguita in regime ambulatoriale o come parte del vostro soggiorno in un ospedale. Le procedure possono variare a seconda della malattia e le pratiche del medico.
Generalmente, uno studio EP segue questo processo:
Vi verrà chiesto di togliere qualunque gioielli o altri oggetti che possono interferire con la procedura.
Ti verrà chiesto di togliere gli indumenti e sarà dato un abito da indossare.
Vi verrà chiesto di svuotare la vescica prima della procedura.
An (IV) per via endovenosa linea verrà avviato nella tua mano o il braccio prima della procedura per l'iniezione di farmaci e di amministrare fluidi IV, se necessario.
Sarete messi in posizione supina (sulla schiena), sul tavolo procedura.
Sarete collegati ad un monitor ECG che registra l'attività elettrica del cuore e monitora il cuore durante la procedura utilizzando piccoli elettrodi adesivi. I tuoi segni vitali (frequenza cardiaca, pressione arteriosa, frequenza respiratoria e del livello di ossigenazione) saranno monitorati durante la procedura.
Ci possono essere diverse schermate del monitor, mostrando i segni vitali e le immagini del catetere viene spostato attraverso il corpo nel cuore.
Riceverai un farmaco sedativo nel IV prima della procedura per aiutarvi a rilassarvi. Tuttavia, è probabile rimanere sveglio durante la procedura.
I vostri impulsi sotto il sito IV possono essere controllati e contrassegnati con un pennarello in modo che la circolazione per l'arto sotto il sito può essere controllato dopo la procedura.
Un anestetico locale viene iniettato nella pelle al sito di inserimento. Si può sentire un po 'di bruciore al sito per alcuni secondi dopo l'anestetico locale viene iniettato.
Una volta che l'anestetico locale ha avuto effetto, una guaina, o introduttore, verrà inserito nel vaso sanguigno. Questo è un tubo di plastica attraverso cui il catetere viene inserito nel vaso sanguigno e avanzare nel cuore.
Uno o più cateteri vengono inseriti attraverso la guaina nel vaso sanguigno. Il medico farà avanzare il catetere attraverso il vaso sanguigno nel lato destro del cuore. Fluoroscopia (un tipo speciale di raggi X che viene visualizzata su un monitor TV), può essere usata per contribuire avanzare il catetere al cuore.
Una volta che il medico ha il catetere (s) posizionato correttamente, il test elettrico inizierà inviando molto piccoli impulsi elettrici a determinate zone all'interno del cuore. In caso di aritmia, si può cominciare a sentire vertigini o capogiri. Farmaco sarà dato nel IV per curare il aritmia. In alternativa, uno shock sarà consegnato per fermare l'aritmia. Sarete sedato prima che sia dato questo tipo di shock.
Se una certa area di tessuto è risultato essere la causa di una aritmia, il medico può eseguire l'ablazione per eliminare il tessuto. Questo viene fatto con le onde radio (ablazione con radiofrequenza) o cryothermy (crioablazione). L'energia viene fornita attraverso il catetere al tessuto.
Se notate qualche disagio o dolore, come il dolore al petto, al collo o alla mandibola, mal di schiena, dolore al braccio, mancanza di respiro, o difficoltà di respirazione, lasciare che il medico sapere.
Una volta che la procedura è stata completata, il catetere (s) verrà rimosso dal sito di inserimento. Il medico o un assistente terrà pressione sul sito di inserimento in modo che il sangue possa iniziare a formare un coagulo nel sito e fermare l'emorragia.
Una volta che l'emorragia si è fermata, un bendaggio sarà posto sul sito.
Sarete assistiti a scivolare dal tavolo su una barella in modo che si può essere portati alla zona di recupero. NOTA: Se l'inserimento è stato all'inguine, non sarà consentito di piegare la gamba per poche ore. Per aiutarla a ricordare di tenere la gamba dritta, il ginocchio della gamba colpita può essere coperta con un foglio e le estremità sarà nascosto sotto il materasso su entrambi i lati del letto per formare un tipo di restrizione sciolto.
Dopo la procedura
In ospedale
Dopo la procedura, si può essere portati alla sala di risveglio per l'osservazione o restituiti alla vostra stanza d'ospedale. Potrete rimanere piatta a letto per un paio d'ore dopo la procedura. Saranno monitorati la circolazione e la sensazione dell'arto in cui è stato inserito il catetere. Un infermiere controllerà i segni vitali, il sito di inserimento, e la circolazione / sensazione nella gamba colpita o del braccio.
Si deve informare immediatamente l'infermiere se si sente alcun dolore al petto o senso di oppressione, o di qualsiasi altro dolore, così come eventuali sensazioni di calore, sanguinamento o dolore al sito di inserimento della gamba o del braccio.
Riposo a letto può variare da due a sei ore a seconda della specifica malattia.
In alcuni casi, la guaina o introduttore può essere lasciato nel sito di inserzione. Se è così, il periodo di riposo a letto sarà prolungata fino alla guaina viene rimosso. Dopo la guaina viene rimossa, si può essere dato un pasto leggero.
Possono essere prescritti farmaci antidolorifici per il dolore o disagio correlato al sito di inserimento o di dover mentire piatta e ancora per un periodo prolungato.
Si può riprendere la dieta abituale dopo la procedura, a meno che il medico non decida altrimenti.
Dopo il periodo di riposo a letto specificato è stata completata, si può ottenere dal letto. L'infermiera vi assisterà per la prima volta ti alzi e controllerà la pressione sanguigna mentre sei sdraiato a letto, seduto, e in piedi. Si dovrebbe muoversi lentamente al momento di alzarsi dal letto per evitare vertigini dal lungo periodo di riposo a letto.
Dopo aver completato il periodo di recupero, potrebbe essere dimesso a casa meno che il medico non decida altrimenti. Se questa procedura è stata eseguita su una base ambulatoriale, è necessario disporre di un'altra persona in auto a casa.
A casa
Una volta a casa, è necessario monitorare il sito di inserimento per il sanguinamento, dolore insolito, gonfiore e scolorimento anormale o cambiamento di temperatura in corrispondenza o in prossimità del sito di iniezione. Un piccolo livido è normale. Se si nota una quantità costante o grande di sangue presso il sito non può essere contenuto con una piccola medicazione, informare il medico.
Sarà importante mantenere il sito di inserimento pulito e asciutto. Il vostro medico vi darà istruzioni di balneazione specifiche.
Si può essere consigliato di non partecipare a qualsiasi attività faticose. Il medico fornirà le istruzioni su quando si può tornare al lavoro e riprendere la normale attività.
Informare il vostro medico di segnalare uno dei seguenti:
Febbre e / o brividi
Aumento del dolore, arrossamento, gonfiore o sanguinamento o altro drenaggio dal sito di inserimento
Coolness, intorpidimento e / o formicolio, o altri cambiamenti nell'estremità colpita
Dolore toracico / pressione, nausea e / o vomito, sudorazione profusa, capogiri e / o svenimento
Il medico può fornire istruzioni aggiuntive o alternative dopo la procedura, a seconda della situazione particolare.
Risorse online
I contenuti qui è solo a scopo informativo, e non è stato progettato per diagnosticare o curare un problema di salute o di malattia, o sostituire la consulenza professionale medica che ricevete dal vostro medico. Si prega di consultare il medico curante per qualsiasi domanda o dubbio che potrebbe avere per quanto riguarda la sua malattia.
Questa pagina contiene link ad altri siti web con informazioni su questa procedura e le malattie salute connessi. Ci auguriamo che questi siti utili, ma ricordatevi che non controlliamo e approviamo le informazioni presenti su questi siti, né questi siti appoggiamo le informazioni qui contenute.
Collegio Europeo di cardiologia
National Heart, Lung, and Blood Institute (NHLBI)
