(PTCA, Percutaneous Coronary Intervention, PCI)
Panoramica della procedura
Che cosa è angioplastica coronarica percutanea transluminale (PTCA)?
Angioplastica coronarica transluminale percutanea (PTCA) è eseguita per aprire le arterie coronarie bloccate causate da malattia coronarica (CAD) e per ristabilire flusso di sangue arterioso al tessuto del cuore senza chirurgia a cuore aperto. Un catetere speciale (lungo tubo cavo) è inserito nell'arteria coronaria da trattare. Questo catetere ha un piccolo palloncino alla sua punta. Il palloncino viene gonfiato una volta che il catetere è stato posizionato nella zona ristretta dell'arteria coronaria. Il gonfiaggio del palloncino comprime il tessuto adiposo nell'arteria e rende una maggiore apertura all'interno dell'arteria per migliorare il flusso sanguigno.
L'uso di fluoroscopia (un tipo speciale di raggi X, simile ad un "film" X-ray) assiste il medico nella posizione di blocchi nelle arterie coronarie come colorante di contrasto si muove attraverso le arterie. Un piccolo campione di tessuto cardiaco (chiamato biopsia) può essere ottenuta durante la procedura da esaminare successivamente al microscopio per anomalie.
Una tecnica chiamata ultrasuoni intravascolari (IVUS), una tecnica che utilizza un computer e un trasduttore che emette onde sonore ultrasoniche per creare immagini di vasi sanguigni, può essere usato durante PTCA. L'uso di IVUS fornisce visualizzazione diretta e la misurazione della parte interna dei vasi sanguigni e può aiutare il medico nella scelta della dimensione appropriata di palloncini e / o stent, per garantire che uno stent, se utilizzato, è correttamente aperto, o per valutare l' utilizzo di altri strumenti di angioplastica.
Il medico può stabilire che un altro tipo di procedura è necessaria. Ciò può includere l'utilizzo di aterectomia (rimozione della placca) nel sito del restringimento dell'arteria. In aterectomia, ci possono essere piccole lame su un palloncino o una punta rotante all'estremità del catetere. Quando il catetere raggiunge il punto ristretto nell'arteria, la placca è rotto o tagliato via per aprire l'arteria. Aterectomia viene utilizzato quando la placca è calcificato, indurito, o se la nave è completamente chiuso. Un altro tipo di procedura di aterectomia utilizza un laser, che apre l'arteria da "vaporizzazione" placca.
Qual è il posizionamento di stent?
Negli ultimi anni, molti filtri sono stati sviluppati nella procedura PTCA. Una procedura comune utilizzato in PTCA è il posizionamento dello stent. Uno stent è una piccola bobina di metallo espandibile che viene inserito nella zona di nuova apertura dell'arteria per aiutare a mantenere l'arteria dal restringimento o la chiusura di nuovo.
Una volta che lo stent è stato posizionato, il tessuto inizia a formare su di essa entro pochi giorni dopo la procedura. Lo stent viene completamente coperto dal tessuto entro un mese. E 'necessario prendere i farmaci, come l'aspirina, clopidogrel (Plavix), prasugrel (Effient), o ticagrelor (Brilinta), che diminuiscono la "viscosità" delle piastrine (cellule del sangue speciali che si aggregano insieme per fermare l'emorragia), al fine di prevenire la formazione di trombi all'interno dello stent. Il medico fornirà istruzioni specifiche riguardanti i farmaci che devono essere prese e per quanto tempo.
Stent più recenti (stent medicati o DES) sono rivestiti con farmaci per prevenire la formazione di tessuto cicatriziale all'interno dello stent. Questi stent medicati rilasciano il farmaco all'interno del vaso sanguigno stessa. Questo farmaco inibisce la crescita eccessiva di tessuto che possono verificarsi all'interno dello stent. L'effetto di questo farmaco è quello di scoraggiare il restringimento del vaso sanguigno appena stent.
Se il tessuto cicatriziale si forma all'interno dello stent, radioterapia (chiamato brachiterapia) può essere usato per liberare l'area sfregiata e aprire il vaso.
Altre procedure connesse che possono essere utilizzati per valutare il cuore sono a riposo o esercizio elettrocardiogramma (ECG o EKG), Holter, ECG signal-media, cateterismo cardiaco, radiografia del torace, tomografia computerizzata (TC) del torace, ecocardiografia, studi elettrofisiologici, imaging a risonanza magnetica (MRI) del cuore, le scansioni di perfusione miocardica, l'angiografia radionuclide, e TC cardiaca. Si prega di consultare le procedure per ulteriori informazioni.
Malattia coronarica
La malattia coronarica (CAD) è il restringimento delle arterie coronarie (i vasi sanguigni che forniscono ossigeno e sostanze nutritive al muscolo cardiaco), causata da un accumulo di materiale grasso all'interno delle pareti delle arterie. Questo processo causa l'interno delle arterie a diventare ruvida e ristretto, limitando la fornitura di sangue ricco di ossigeno al muscolo cardiaco.
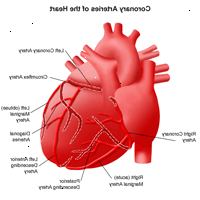
Per capire meglio come la malattia coronarica colpisce il cuore, una revisione dell'anatomia cardiaca di base e la funzione segue.
Il cuore è fondamentalmente una pompa. Il cuore è costituito da tessuto muscolare specializzato, chiamato miocardio. La funzione principale del cuore è di pompare il sangue in tutto il corpo, in modo che i tessuti del corpo possono ricevere ossigeno e sostanze nutritive.
Come ogni pompa, il cuore richiede carburante per funzionare. Il miocardio richiede ossigeno e sostanze nutritive, proprio come qualsiasi altro tessuto del corpo. Tuttavia, il sangue che passa attraverso le camere del cuore passa solo attraverso il suo viaggio al resto del corpo. Questo sangue non dà ossigeno e nutrienti al miocardio. Il miocardio riceve il suo ossigeno e nutrienti dalle arterie coronarie, che si trovano sulla parte esterna del cuore.
Angina
Quando il tessuto cardiaco non riceve un adeguato apporto di sangue, non può funzionare come dovrebbe. Se apporto di sangue del miocardio è diminuita per un periodo di tempo, una malattia chiamata ischemia sviluppa. Ischemia può diminuire la capacità di pompaggio del cuore, perché il muscolo cardiaco si indebolisce a causa della mancanza di nutrienti e ossigeno.
Purtroppo, non si può avere alcun sintomo di malattia coronarica precoce, ma la malattia può continuare a progredire fino a quando si verifica il blocco dell'arteria sufficiente, con conseguente angina (dolore al petto o disagio a causa di malattia coronarica). I sintomi di angina comprendono torace o al braccio dolore, pressione al torace, stanchezza, indigestione, palpitazioni e mancanza di respiro.
Attacco di cuore
Se un'arteria coronaria è completamente chiusa da un coagulo di sangue, infarto del miocardio ( attacco cardiaco può verificarsi). Il coagulo di sangue può verificarsi quando una targa (accumulo di tessuto adiposo all'interno delle pareti arteriose) rotture. Se il flusso di sangue non può essere ripristinato rapidamente alla particolare area del muscolo cardiaco colpita, il tessuto muore.
Motivi per cui la procedura
PTCA viene eseguita per ripristinare il flusso sanguigno coronarico quando l'arteria ristretta è in una posizione che può essere raggiunto in questo modo. Non tutte malattia coronarica può essere trattata con PTCA. Il medico deciderà il trattamento migliore del vostro CAD basata su circostanze individuali.
Ci possono essere altre ragioni per il vostro medico a raccomandare una PTCA.
I rischi della procedura
Possibili rischi associati con PTCA, aterectomia, e / o stent includono, ma non sono limitati a, i seguenti:
Emorragia al sito di inserimento del catetere (di solito l'inguine, ma il braccio può essere utilizzato in determinate circostanze)
Coagulo di sangue o danni al vaso sanguigno al sito di inserimento
Coagulo di sangue all'interno del vaso trattato con PTCA o stent
Infezione al sito di inserimento del catetere
Aritmie cardiache o aritmie (anomalie del ritmo cardiaco)
Infarto miocardico
Dolore o fastidio al petto
Rottura dell'arteria coronaria, richiedono un intervento chirurgico a cuore aperto
Si consiglia di chiedere al vostro medico circa la quantità di radiazioni utilizzate nell'ambito della procedura e dei rischi relativi alla vostra situazione particolare. E 'una buona idea per tenere traccia della vostra storia passata di esposizione alle radiazioni, come ad esempio le scansioni precedenti e altri tipi di raggi X, in modo da poter informare il medico. Rischi connessi con l'esposizione a radiazioni possono essere correlati al numero cumulativo di esami radiografici e / o trattamenti per un lungo periodo di tempo.
Se è incinta o crede di essere incinta, si dovrebbe informare il fornitore di cure mediche a causa del rischio di lesioni per il feto da un PTCA. L'esposizione alle radiazioni durante la gravidanza può portare a difetti di nascita. Se siete in allattamento, o allattamento, si dovrebbe informare il fornitore di assistenza sanitaria.
Esiste un rischio di reazione allergica al colorante. I pazienti che sono allergici o sensibili ai farmaci, mezzo di contrasto, o di iodio dovrebbero informare il proprio medico. Inoltre, i pazienti con insufficienza renale o altri problemi renali devono informare il proprio medico.
Per alcuni pazienti, dover mentire ancora sul tavolo procedura per la durata della procedura può causare qualche disagio o dolore.
Ci possono essere altri rischi a seconda della sua malattia medico specifico. Assicurati di discutere di eventuali problemi con il vostro medico prima della procedura.
Prima della procedura
Il medico spiegherà la procedura a voi e vi offrono la possibilità di fare tutte le domande che si potrebbero avere sulla procedura.
Vi verrà chiesto di firmare un modulo di consenso che dà il permesso di fare il test. Leggere attentamente il modulo e fare domande se qualcosa non è chiaro.
Informare il vostro medico se avete mai avuto una reazione a qualsiasi mezzo di contrasto, o se siete allergici allo iodio.
Informare il vostro medico se siete sensibili o è allergico a qualsiasi farmaci, lattice, nastro e anestetici (locali e generali).
Avrete bisogno di digiunare per un certo periodo di tempo prima della procedura. Il vostro medico vi comunicheremo quanto tempo per digiunare, se per poche ore o durante la notte.
Se è incinta o crede di essere incinta, si dovrebbe informare il medico.
Informare il vostro medico se avete qualche piercing sul petto e / o l'addome.
Informare il vostro medico di tutti i farmaci (prescrizione e over-the-counter) e gli integratori a base di erbe che si sta assumendo.
Informare il vostro medico se avete una storia di disturbi emorragici o se sta assumendo qualsiasi anticoagulante o antipiastrinica (per fluidificare il sangue) i farmaci, l'aspirina o altri farmaci che influenzano la coagulazione del sangue. Potrebbe essere necessario per voi per fermare alcuni di questi farmaci prima della procedura.
Il medico può richiedere un esame del sangue prima della procedura per determinare quanto tempo ci vuole il vostro sangue a coagulare. Altri esami del sangue possono essere fatti pure.
Informare il vostro medico se avete un pacemaker.
È possibile ricevere un sedativo prima della procedura per aiutarvi a rilassarvi.
La zona intorno al catetere (zona inguinale) può essere rasata.
Sulla base della sua malattia medica, il medico può chiedere altri preparazione specifica.
Durante la procedura
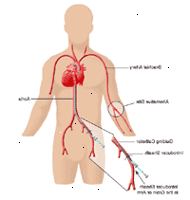
Un PTCA può essere eseguita come parte del vostro soggiorno in un ospedale. Le procedure possono variare a seconda della malattia e le pratiche del medico.
Generalmente, una PTCA segue questo processo:
Vi verrà chiesto di togliere qualunque gioielli o altri oggetti che possono interferire con la procedura. Si può indossare le protesi o apparecchi acustici se si utilizza uno di questi.
Ti verrà chiesto di togliere gli indumenti e sarà dato un abito da indossare.
Vi verrà chiesto di svuotare la vescica prima della procedura.
An (IV) per via endovenosa linea verrà avviato nella tua mano o il braccio prima della procedura per l'iniezione di farmaci e di amministrare fluidi IV, se necessario.
Sarete messi in posizione supina (sulla schiena), sul tavolo procedura.
Sarete collegati ad un monitor ECG che registra l'attività elettrica del cuore e monitora il cuore durante la procedura utilizzando piccoli elettrodi adesivi. I tuoi segni vitali (frequenza cardiaca, pressione arteriosa, frequenza respiratoria e del livello di ossigenazione) saranno monitorati durante la procedura.
Ci saranno diversi schermi di monitor nella stanza, mostrando i segni vitali, le immagini del catetere viene spostato attraverso il corpo nel cuore, e le strutture del cuore come il colorante viene iniettato.
Riceverai un farmaco sedativo nel IV prima della procedura per aiutarvi a rilassarvi. Tuttavia, è probabile rimanere sveglio durante la procedura.
I vostri impulsi al di sotto del sito di inserimento saranno controllati e contrassegnati in modo che la circolazione per l'arto sotto il sito può essere controllato dopo la procedura.
Un anestetico locale viene iniettato nella pelle al sito di inserimento. Si può sentire un po 'di bruciore al sito per alcuni secondi dopo l'anestetico locale viene iniettato.
Una volta che l'anestetico locale ha avuto effetto, una guaina, o introduttore, verrà inserito nel vaso sanguigno. Questo è un tubo di plastica attraverso cui il catetere viene inserito nel vaso sanguigno e avanzare nel cuore. Se viene utilizzato il braccio, una piccola incisione (taglio), può essere per esporre il vaso sanguigno per l'inserimento della guaina.
Il catetere per angioplastica viene inserito attraverso la guaina nel vaso sanguigno. Il medico farà avanzare il catetere attraverso l'aorta nel cuore. Fluoroscopia sarà usato per aiutare a avanzare il catetere al cuore.
Il catetere viene avanzata nelle arterie coronarie. Una volta che il catetere è a posto, colorante di contrasto viene iniettato attraverso il catetere nelle arterie coronarie per vedere l'area ristretta (s). Si può sentire alcuni effetti quando il mezzo di contrasto viene iniettato nella linea IV. Questi effetti includono una sensazione di vampate di calore, un gusto salato o metallico in bocca, e / o una breve cefalea. Questi effetti di solito durano per qualche istante.
È necessario informare il medico se si avvertono difficoltà respiratorie, sudorazione, intorpidimento, prurito, nausea e / o vomito, brividi, palpitazioni cardiache.
Dopo il mezzo di contrasto viene iniettato, sarà fatta una serie di rapide immagini radiografiche sequenziali del cuore e delle arterie coronarie. Si può essere richiesto di prendere un respiro profondo e tenerlo premuto per alcuni secondi durante questo tempo.
Quando il medico individua l'arteria ristretta, il catetere sarà avanzato in quella posizione e il palloncino viene gonfiato per aprire l'arteria. È possibile sperimentare qualche dolore toracico o disagio a questo punto a causa del flusso di sangue temporaneamente bloccato dal palloncino gonfiato. Qualsiasi dolore toracico o dolore dovrebbe andare via quando il palloncino viene sgonfiato. Tuttavia, se si nota alcun disagio continuo o dolore, come il dolore al torace, al collo o alla mandibola, mal di schiena, braccio dolore, mancanza di respiro o difficoltà respiratorie, informi immediatamente il medico.
Il medico può gonfiare e sgonfiare il palloncino più volte. La decisione può essere a questo punto per inserire uno stent per mantenere l'apertura della arteria. In alcuni casi, lo stent può essere inserito nell'arteria prima il palloncino viene gonfiato. Il gonfiaggio del palloncino si apre l'arteria e completamente espandere lo stent.
Il medico prenderà le misure dopo che l'arteria è stata aperta. Una volta che è stato determinato che l'arteria si apre sufficientemente, il catetere per angioplastica verrà rimosso.
Il sito di inserzione può essere chiusa con un dispositivo di chiusura che utilizza collagene per sigillare l'apertura nell'arteria, mediante l'uso di suture, o applicando pressione manuale sull'area di mantenere il vaso sanguigno da sanguinamento. Il medico determinerà quale metodo è appropriato per la malattia.
Se si utilizza un dispositivo di chiusura, una medicazione sterile verrà applicato al sito. Se si utilizza la pressione manuale, il medico (o un assistente) terrà pressione sul sito di inserimento in modo che un coagulo si forma. Una volta che l'emorragia si è fermata, una fasciatura molto stretta sarà posto sul sito. Un piccolo sacchetto di sabbia o altro tipo di peso possono essere posizionati sulla parte superiore del bendaggio per ulteriore pressione sul sito, soprattutto se il sito è all'inguine.
Il medico può decidere di non rimuovere la guaina, o introduttore dal sito di inserimento per circa quattro a sei ore, al fine di consentire gli effetti del farmaco d'assottigliamento fornite durante la procedura a svanire. Avrete bisogno di sdraiarsi durante questo tempo. Se diventi disagio in questa posizione, l'infermiere può dare farmaci per rendere più confortevole.
Sarete assistiti a scivolare dal tavolo su una barella in modo che si può essere portati alla zona di recupero. NOTA: Se l'inserimento è stato all'inguine, non sarà consentito di piegare la gamba per diverse ore. Per aiutarla a ricordare di tenere la gamba dritta, il ginocchio della gamba colpita può essere coperta con un foglio e le estremità nascosto sotto il materasso su entrambi i lati del letto per formare un tipo di restrizione sciolto.
Se il sito di inserimento era in braccio, il braccio sarà mantenuta elevata su cuscini e tenuto dritto mettendo il braccio in una guardia braccio (a bordo braccio di plastica progettato per immobilizzare l'articolazione del gomito). Inoltre, una fascetta di plastica (funziona come una cintura intorno alla vita) può essere fissato intorno al braccio vicino al sito di inserzione. La band sarà sciolto per periodi determinati, e poi rimosso al momento opportuno determinato dal vostro medico.
Dopo la procedura
In ospedale
Dopo la procedura, si può essere portati alla sala di risveglio per l'osservazione o restituiti alla vostra stanza d'ospedale. Potrete rimanere piatta a letto per diverse ore dopo la procedura. Un infermiere controllerà i segni vitali, il sito di inserimento, e la circolazione / sensazione nella gamba colpita o del braccio.
Si deve informare immediatamente l'infermiere se si sente alcun dolore al petto o senso di oppressione, o di qualsiasi altro dolore, così come eventuali sensazioni di calore, sanguinamento o dolore al sito di inserimento della gamba o del braccio.
Riposo a letto può variare da due a sei ore a seconda della specifica malattia. Se il medico disposto un dispositivo di chiusura, il vostro riposo a letto può essere di durata più breve.
In alcuni casi, la guaina o introduttore può essere lasciato nel sito di inserzione. Se è così, il periodo di riposo a letto sarà prolungata fino alla guaina viene rimosso. Dopo la guaina viene rimossa, si può essere dato un pasto leggero.
Si può sentire il bisogno di urinare frequentemente a causa degli effetti del mezzo di contrasto e aumento dei fluidi. Avrete bisogno di usare una bacinella o orinatoio mentre sul riposo a letto in modo che non vengano piegate la gamba interessata o del braccio.
Dopo il periodo di riposo a letto specificato è stata completata, si può ottenere dal letto. L'infermiera vi assisterà per la prima volta ti alzi e controllerà la pressione sanguigna mentre sei sdraiato a letto, seduto, e in piedi. Si dovrebbe muoversi lentamente al momento di alzarsi dal letto per evitare vertigini dal lungo periodo di riposo a letto.
Possono essere prescritti farmaci antidolorifici per il dolore o disagio correlato al sito di inserimento o di dover mentire piatta e ancora per un periodo prolungato.
Sarete incoraggiati a bere acqua e altri liquidi per aiutare a filo il colorante di contrasto dal corpo.
Si può riprendere la dieta abituale dopo la procedura, a meno che il medico non decida altrimenti.
È molto probabile che passare la notte in ospedale dopo la procedura. A seconda della malattia ei risultati della vostra procedura, il soggiorno potrebbe essere più lungo. Riceverete le istruzioni dettagliate per il discarico e periodo di recupero.
A casa
Una volta a casa, è necessario monitorare il sito di inserimento per il sanguinamento, dolore insolito, gonfiore e scolorimento anormale o cambiamento di temperatura in corrispondenza o in prossimità del sito di inserimento. Un piccolo livido è normale. Se si nota una quantità costante o grande di sangue presso il sito non può essere contenuto con una piccola medicazione, informare il medico.
Se il medico ha utilizzato un dispositivo di chiusura per il sito di inserimento, vi verranno fornite le informazioni specifiche sul tipo di dispositivo di chiusura che è stato utilizzato e come prendersi cura del sito di inserimento. Ci sarà un piccolo nodo, o grumo, sotto la pelle, dove il sito di inserimento è stato. Questo è normale. Il nodo dovrebbe gradualmente scomparire nell'arco di poche settimane.
Sarà importante mantenere il sito di inserimento pulito e asciutto. Il vostro medico vi darà istruzioni di balneazione specifiche.
Si può essere consigliato di non partecipare a qualsiasi attività faticose. Il medico fornirà le istruzioni su quando si può tornare al lavoro e riprendere la normale attività.
Informare il vostro medico di segnalare uno dei seguenti:
Febbre e / o brividi
Aumento del dolore, arrossamento, gonfiore o sanguinamento o altro drenaggio dal sito di inserimento
Coolness, intorpidimento e / o formicolio, o altri cambiamenti nell'estremità colpita
Dolore toracico / pressione, nausea e / o vomito, sudorazione profusa, capogiri e / o svenimento
Il medico può fornire istruzioni aggiuntive o alternative dopo la procedura, a seconda della situazione particolare.
Risorse online
I contenuti qui è solo a scopo informativo, e non è stato progettato per diagnosticare o curare un problema di salute o di malattia, o sostituire la consulenza professionale medica che ricevete dal vostro medico. Si prega di consultare il medico curante per qualsiasi domanda o dubbio che potrebbe avere per quanto riguarda la sua malattia.
Questa pagina contiene link ad altri siti web con informazioni su questa procedura e le malattie salute connessi. Ci auguriamo che questi siti utili, ma ricordatevi che non controlliamo e approviamo le informazioni presenti su questi siti, né questi siti appoggiamo le informazioni qui contenute.
Collegio Europeo di cardiologia
National Heart, Lung, and Blood Institute (NHLBI)
